श्वसन तंत्र के रोग
श्वसन तंत्र के रोग
श्वसन संबधी रोग ऐसी स्थितियाँ हैं जो सांस लेने में शामिल ऊतको को प्रभावित करती हैं, जिनमें फेंफडे और वायुमार्ग शामिल हैं। श्वसन प्रणाली के रोग सांस लेने से जुड़ी किसी भी संरचना और अंग को प्रभावित कर सकते हैं, जिसमें नाक की गुहाएँ, पसली (गला), स्वरयंत्र, श्वासनली (वायुमार्ग), ब्रांकाई और ब्रोन्किओल्स, फेफड़ो के ऊतक और छाती के पिंजरे की श्वसन मांसपेषिया शामिल हैं।
श्वसन पथ तीन मुख्य कारणों से बड़ी संख्या में विकारों के लिए एक क्षेत्र प्रदान करता हैः (1) यह पर्यावरण के संपर्क में रहता है जो सांस के द्वारा अंदर लिए गए जीवों, धूल या गैसों से आसानी से प्रभावित हो सकता है; (2) इसमें कोषिकाओं का एक बड़ा नेटवर्क होता है है जो हृदय के संपूर्ण आउटपुट को बाहर निकलने के लिए मार्ग प्रदान करता है, इस प्रकार छोटी रक्त वाहिकाओं को प्रभावित करने वाली बीमारियों से फेफड़ों को प्रभावित करने की संभावना होती है; और (3) यह ‘‘संवेदनषीलता’’ या एलर्जी संबंधी घटनाओं को एक क्षेत्र प्रदान करता है जो श्वसन पथ के कामकाज को गहराई से प्रभावित कर सकता है।
श्वसन संबंधी बीमारियों को मोटे तौर पर दो श्रेणियों में वर्गीकृत किया जा सकता है (ए) तीव्र श्वसन रोग जो कुछ दिनों तक रहते हैं और जीर्ण श्वसन रोग जो सबसे लंबे समय तक रहते हैं। तीव्र श्वसन रोग वायरस, जीवाणु संक्रमण आदि के कारण हो सकते हैं; जबकि धूम्रपान जीर्ण श्वसन रोगों का सबसे आम जोखिम कारक है। धुम्रपान के अलावा, अन्य जोखिम कारको में वायु प्रदुषण, व्यावसायिक रसायन और धूल, और बचपन के दौरान अक्सर निचले श्वसन संक्रमण शामिल हैं। जीर्ण श्वसन रोग दुनिया भर में आम हैं। विश्व स्वास्थ्य संगठन के अनुसार ‘‘सीआरडी’’ का इलाज संभव नहीं है; हालांकि, उपचार के विभिन्न रूप जो वायु मार्ग को खोलने और सांस की तकलीफ को कम करने में मदद करते हैं, लक्षणों को नियंत्रित करने और इन स्थितियों के साथ रहने वाले लोगों के लिए दैनिक जीवन को बेहतर बनाने में मदद करे सकते हैं।
क्रप, राइनाइटिस, ब्रोंकाइटिस, साइनोसाइटिस, प्लूरिसी, निमोनिया कुछ आम त्वरित श्वसन विकार हैं जबकि सीओपीडी, ओएसए, पल्मोनरी हाइपरटेंशन, अस्थमा सबसे आम क्रोनिक श्वसन विकार हैं। निवारक उपयों में धूम्रपान, सेकेंड हैंड धुम्रपान, शराब, वायु प्रदुषण, रासायनिक धुए, मोटापा और तनाव से बचना; संतुलित आहार लेना, नियमित व्यायाम, सैर, योग और प्राणायाम शामिल हैं।
कुछ तीव्र श्वसन रोग:
क्रप : क्रप ज्यादातर छोटे बच्चों में होता है। यह श्वासनली, स्वरयंत्र और ब्रोकाई की एक श्वसन बीमारी है जो श्वास नली में स्ट्रिडोर और भौंकने वाली खांसी का कारण बन सकती है। क्रप ऊपरी वायुमार्ग के संक्रमण को संदर्भित करता है, जो संकीर्ण हो जाता है, जिससे सांस लेना मुश्किल हो जाता है। क्रप के कारण खांसी भी होती है
खांसी और क्रप के अन्य लक्षण और संकेत वॉयस बॉक्स (स्वरयंत्र), विंडपाइप (ट्रेकिआ) और ब्रोन्कियल टयूब (ब्रांकाई) के आसपास सूजन और जलन का परिणाम हैं। जब खांसी इस संकरे मार्ग से हवा को बाहर निकालती है, तो सूजे हुए वोकल कॉर्ड जानवर के भौंकने जैसी आवाज पैदा करते हैं। सांस लेने पर अक्सर एक ऊंची सीटी जैसी अवाज निकलती है जिसे स्ट्रिडोर कहा जाता है जो एक कर्कश, कंपन वाली आवाज होती है, जो तब होती है जब बच्चा सांस लेता हैं क्रप अक्सर एक सामान्य सर्दी के रूप में शुरू होता है। क्रप आमतौर पर हल्का होता है लेकिन लक्षण गंभीर और जानलेवा हो सकते हैं। सूजन, जलन और खांसी से जोर से भौंकने वाली खांसी विकसित हो सकती हैं जो रोने और खांसने से खराब हो जाती है, और चिंता, संकट, बुखार, ककर्श आवाज, दाने, आंखो की लालिमा, सुजी हुई लिम्फ नोड्स, मुश्किल, शोर से या कठिनाई से साँस लेना, बैचैनी या घबराहट, पीछे हटना (बच्चे की पसलियों और उनकी छाती की हड्डी के शीर्ष के आसपास की त्वचा को अंदर खींचना), साइनेसिस (नीली त्वचा) आदि शिशुओं के क्रप सबसे आम है, साथ ही 3 वर्ष से कम उम्र के बच्चों में। जैसे-जैसे ये बच्चे बड़े होते है, बच्चों की सांस की नलियां बड़ी हो जाती हैं और सूजन से उनकी सांस लेने में बाधा आने की संभावना कम हो जाती है।
क्रप का सबसे आम कारण पैराइन्फ्लुएंजा वायरस, रेस्पिरेटरी सिंसिटियल वायरस, खसरा और एडेनो वायरस हैं, लेकिन जीवाणु संक्रमण भी इसका कारण बन सकता है, और वायरल संक्रमण को और अधिक जटिल बना सकता है और सांस लेना और भी मुश्किल बना सकता है। क्रॉप बेहद संक्रामण है जब केई वायरल या बैक्टीरियल संक्रमण वाला व्यक्ति जो क्रप पैदा कर सकता है, छींकता या खांसता है, तो वह सांस को हवा में क्रप पैदा करने वाले कीटाणुओं से युक्त भेजता है। जब कोई बच्चा इन बूंदों को सांस के साथ अंदर लेता है, तो इससे क्रप हो सकता है।
राइनाइटिस : राइनाइटिस (हे फीवर) एलर्जिक या गैर-एलर्जिक हो सकता है, हालांकि दोनों के लक्षण लगभग समान हैं। यह नाक की झिल्लियों की सूजन की विशेषता है और इसके सामान्य लक्षणों में छींकना, नाक बंद होना, खुजली और नाक बहना शामिल हैं। यह पता लगाने के लिए कि यह एलर्जिक राइनाइटिस है या नहीं, त्वचा या रक्त परीक्षण की आवश्यकता हो सकती है। एलर्जिक राइनाइटिस (हे फीवर) आमतौर पर पराग, फफूंद, धूल के कण, जानवरों के बाल, पालतु जानवर, औद्योगिक रासायनों और किसी ऐसे भोजन के कारण होता है जिससे व्यक्ति को एलर्जी होती है। हालांकि यह स्थिति जीवन के लिए खतरा नहीं है, लेकिन यह जीवन की गुणवत्ता में असंतुलन का कारण बनती है। हे फीवर पैदा करने वाले पौधे पेड़, घास और रैगवीड हैं। उनके पराग हवा द्वारा ले जाए जाते हैं। फूलों के पराग कीटों द्वारा ले जाए जाते हैं और हे फीवर का करण नहीं बनते हैं। हे फीवर पैदा करने वाले पौधों के प्रकार व्यक्ति से व्यक्ति और क्षेत्र में भिन्न होते हैं। हवा में पराग की मात्रा प्रभावित कर सकती है कि हे फीवर के लक्षण विकसित होते हैं या नहीं। गर्म, शुष्क, हवादार दिनों में हवा में पराग की अधिकता होने की संभावना अधिक होती है। ठंडे, नम, बरसात के दिनों में, अधिकांश पराग बहकर जमीन पर आ जाते हैं।
हे फीवर और एलर्जी अक्सर परिवारों में चलती है। अगर पिता और माता दोनों या उनमें से किसी एक को हे फीवर या अन्य एलर्जी है, तो बच्चों को भी हे फीवर और एलर्जी होने की संभावना है। अगर मा को एलर्जी है तो संभवना अधिक है। जिस पदार्थ से व्यक्ति को एलर्जी है उसके संपर्क में आने के तुरंत बाद इसमें शमिल हो सकते हैं-नाक, मुह, आंख, गला त्वचा या किसी भी हिस्से में खुजली, गंध की समस्या, नाक बहना, छींक आना, आंखो से पानी आना, बाद में लक्षण बदल सकते हैं-भरी हुई नाक (नाक बंद होना) खांसी, बंद कान और गंध भावना में कमी आना, गले में खराश, आंखों के नीचे काले घेरे, आखों के नीचे सूजन, थकान और चिडचिड़ापन, सिरदर्द आदि।
नॉन-एलर्जिक राइनाईटिस अक्सर साल भर आता-जाता रहता है और छींकने या भरी हुई नाक, गले में बलगम, खांसी का कारण बन सकता है। आम तौर पर यह नाक, आंख या गले में खुजली का कारण नहीं बनता है जो एलर्जी के मामले में सबसे आम है। यह एक दीर्घकालिक समस्या हो सकती है, और इसका कोई स्पष्ट कारण नहीं है। नॉन-एलर्जिक राइनाइटिस बच्चों और वयस्कों को प्रभावित कर सकता है; हालांकि यह 20 के बाद अधिक आम है। लक्षणों को ट्रिगर करने वाले कारक व्यक्ति से व्यक्ति में भिन्न होते हैं। ट्रिगर्स में हवा में धूल, धूंए और अन्य परेशान करने वाले तत्व, मौसम में बदलाव, दवाएं गर्म या मसालेदार भोजन, दीर्घकालिक स्वस्थ्य समस्याएं शामिल हो सकती हैं।
आधुनिक चिकित्सा विज्ञान में, राइनाइटिस को ठीक करने के लिए अभी तक कोई दवा नहीं बनाई गई है। एलौपैथिक दवाओं का कोई फायदा नहीं है, क्योंकि ये शरीर के महत्वपूर्ण अंगों की पहले से ही विषाक्त स्थिति को और बढ़ा देती हैं। ये पहले से ही कमजोर प्रतिरक्षा प्रणाली को और कम कर देती हैं। हौम्योपैथी, प्राकृतिक चिकित्सा, योग और एक्यूप्रेशर से युक्त हमारी एकीकृत चिकित्सा ऐसी स्थितियों का सबसे अच्छा इलाज कर सकती है।
साइनोसाइटिसः साइनोसाइटिस जिसे राइनोसिनसाइटिस के नाम से भी जाना जाता है, साइनस के ऊतक अस्तर का फुलाव या सुजन है। साइनस गुहा/खाली स्थान या हवा से भरे पॉकेट होते हैं, जो नाक के मार्ग के पास होते हैं। साइनस बलगम बनाते हैं, जो नाक के अंदर नमी बनाए रखता है। बदले में, यह धूल, एलर्जी और प्रदूषकों से बचाने मे मदद करता है। जीवाणु संक्रमण, वायरल संक्रमण और एलर्जी उन्हें परेशान कर सकते है, जिससे वे तरल पदार्थ से भर जाते है और अवरूद्ध हो जाते हैं। साइनस चार होते है;
आँखों के ऊपर
आँखो के बीच
नाक के पीछे
गालों के पीछे
साइनोसाइटिस के 4 प्रकार है :
त्वरित : लक्षण 4 सप्ताह के कम समय तक रहते हैं और उचित देखभाल से ठीक हो जाते हैं।
उप-त्वरित : इस प्रकार का संक्रमण शुरू के उपचार से ठीक नहीं होता। लक्षण 4 से 8 सप्ताह तक रहते हैं।
क्रोनिक : क्रोनिक संक्रमण बार-बार होने वाले या खराब तरीके से इलाज किए गए तीव्र संक्रमणों के साथ होता हैं। ये लक्षण 8 सप्ताह या उससे अधिक समय तक रहते है।
आवर्तक : यदि किसी व्यक्ति को एक वर्ष में तीव्र साइनोसाइटिस के 3 या अधिक प्रकरण हों तो, इसे आवर्तक कहा जाता है।
साइनोसाइटिस के लक्षण और कारण :
साइनोसाइटिस के सबसे आम लक्षणों में शामिल हैं- पोस्टनेजल ड्रिप (गले से नीचे बलगम टपकना), पीली या हरी गाढ़ी बलगम के साथ बहती नाक, भरी हुई नाक, चेहरे पर दबाव (विशेषकर नाक, आख और माथे के आसपास)। सिर को इधर-उधर घुमाने या झुकने, दांतो में दबाव या दर्द, कान में दबाव या दर्द, बुखार, सांसो की बदबू या मुंह में खराब स्वाद, खांसी, सिरदर्द, थकान आदि से यह खराब हो सकता है। वायरस, बैक्टीरिया, कवक और एलर्जी साइनोसाइटिस का कारण बन सकते हैं। साइनोसाइटिस के लिए विशिष्ट ट्रिगर्स में शामिल हैं- सामान्य सर्दी, फ्लू (इन्फ्लूएंजा), स्टेप्टोकोकस न्यूमोनिया बैक्टीरिया, हीमोफिलस इन्फ्लूएंजा बैक्टीरिया, मोराक्सेला कैटरलिस बैक्टीरिया और मौसमी एलर्जी। साइनस के हमले विशेष रूप से तब आ सकते हैं जब साइनस में फंसी हवा मवाद के साथ साइनस की दीवार पर दबाव डालती है साइनोसाइटिस की विशिष्ट विशेषताएं हैः सुबह उठने पर सिरदर्द, झुकने पर सिर में भारीपन, माथे या भौंह, आंखो और पलकों में स्थानीय दर्द, नाक बहना, लगातार छींक आना, बुखार, गले में खराश और सांसो से बदबू आना।
ब्रोंकाइटिस : ब्रोंकाइटिस की विशेषता तीव्र या निरंतर ब्रोकी और ब्रोन्कियल टयूब की सूजन है जो मुख्य रूप से संक्रमण के कारण होती है। आमतौर पर ब्रोंकी या ब्रोन्कियल टूयब बनाने वाली कोशिकाएँ (जो वायु प्रदुषकों को फँसाने और निकालने के लिए जिम्मेदार होती हैं। सूजन के कारण अत्यधिक तरल पदार्थ का स्त्राव करना शुरू कर देती हैं और इसलिए अत्यधिक बलगम का उत्पादन करती हैं जो फिर से खांसी और घरघराहट का कारण बनती हैं। ब्रोंन्कियल संक्रमण के प्रमुख कारक बैक्टीरिया, वायरस, धुम्रपान, रासायनिक प्रदुषकों की धूल को साँस में लेना है। सिगरेट पीने वाले ज्यादातर लोग तीव्र ब्रोन्कियल स्थितियों से पीड़ित रहते हैं। बीमारी के पहले कुछ दिनों के दौरान, तीव्र ब्रोंकाइटिस के लक्षणों और सामान्य सर्दी के लक्षणों को अगल करना मुश्किल हो सकता है। शरीरिक परीक्षण के दौरान, डॉक्टर सांस लेने पर फेफड़ों की आवाज को ध्यान से सुनने के लिए स्टेथोस्कोप का उपयोग करेंगे। कुछ मामलों में, डॉक्टर कुछ टेस्ट सुझा सकते हैं जिनमें छाती का एक्स-रे, थूक परीक्षण और पल्मोनरी फंक्शन टेस्ट शामिल हो सकते हैं।
ब्रोंकाइटिस त्वरित या पुराना हो सकता है। त्वरित ब्रोंकाइटिस में आमतौर पर खांसी होती है जो लगभग तीन सप्ताह तक रहती है, और इसे छाती की सर्दी के रूप में भी जाना जाता है। 90 प्रतिशत से अधिक मामलों में, इसका कारण वायरल संक्रमण है। ये वायरस हवा में माध्यम से फैल सकते हैं जब लोग खांसते हैं या सीधे संपर्क से। कुछ मामले माइकोप्लाज्मा न्यूमोनिया या बोर्डेटेला पर्टुसिस जैसा जीवाणु संक्रमण के कारण होते हैं। जोखिम कारकों में तंबाकू के धुएं, धूल और अन्य वायु प्रदुषण के संपर्क में आना शामिल है। क्रोनिक ब्रोंकाइटिस को उत्पादक खांसी के रूप में परिभाषित किया जाता है – जो थूक का उत्पादन करती है- जो कम से कम दो साल तक प्रति वर्ष तीन महीने या उससे अधिक समय तक रहती है। क्रोनिक ब्रोंकाइटिस वाले कई लोगों को क्रॉनिक ऑब्सट्रक्टिव प्लमोनरी डिजीज (सीओपीडी) भी होता है। तंबाकू धूम्रपान सबसे आम कारण है।
प्लूरिसी (फुफ्फुसावरण शोथ) : प्लूरिसी (फुफ्फुसावरण शोथ) प्लुरी (फुफ्फुसारवण) की सूजन है जो फेफड़ों के आसपास की परत है। फेफड़े और छाती के अंदर दोनों एक पतली परत से पंक्तिबद्ध होते हैं जिसे फुफ्फुसारवण कहा जाता है। उनके बीच का स्थान (फुफ्फुस स्थान) तरल पदार्थ से भरा होता है जो उन्हें सांस लेने के लिए एक दूसरे के साथ आसानी से फिसलने की अनुमति देता है। जब एक या दोनों परते सूज जाती हैं (सूजन हो जाती है), तो वे एक दूसरे के खिलाफ दर्दनाक रूप से रगड़ती हैं फुफ्फुसावरण शोथ का मुख्य लक्षण सीने में तेज, चुभने वाला दर्द है, जो एक विशिष्ट स्थान से आ रहा है जो गहरी सांस लेने या खांसने पर भयानक हो जाता है और कभी-कभी कंधे या पीठ तक फैल जाता है। फुफ्फुसावरण शोथ सांस की तकलीफ, खांसी और बुखार से जुड़ा हो सकता है।
फुफ्फुसावरण शोथ के कई कारण है लेकिन सबसे आम 65 वर्ष से अधिक आयु के व्यक्ति, जिनमें ल्यूपस, रूमेटीइड गठिया या पारिवारिक भूमध्यसागरीय बुखार (एफएमएफ) जैसी स्वप्रतिरक्षी बीमारियाँ, फेफड़े का कैंसर, मेसोथेलियोमा, तपेदिक या एस्बेस्टोसिस, छाती की सर्जरी या आघात, फेफडे़ के रक्त का थक्का (फुफ्फुसीय अन्तःशल्यता), सूजन आंत्र रोग और सिकल सेल रोग हैं, उन्हे फुफ्फुसशोथ होने की सबसे अधिक संभावना है। इसके लिए कुछ दवांए भी जिम्मेदार हो सकती हैं। फुफ्फुसशोथ का निदान करने के लिए, डॉक्टर फेफड़ों की आवाज सुनेंगें, एक्स-रे भी करवा सकते हैं, और इमेजिंग या अन्य परीक्षण जैसे रक्त परीक्षण, ईसीजी, सीटी स्कैन, अल्ट्रासाउंड, द्रव परीक्षण (थोरेसेन्टेसिस), थोरेकोस्कोपी आदि करवाना चाह सकते हैं।
पल्मोनरी इम्वालिज्म (फुफ्फुसीय अन्तःशल्यता) : पल्मोनरी इम्वालिज्म (फुफ्फुसीय अन्तःशल्यता) एक जानलेव चिकित्सा आपात स्थिति है जो फेफड़े की मुख्य धमनी या उसकी शाखाओं में किसी पदार्थ के रूकावट के कारण होती है जो शरीर के किसी अन्य भाग से रक्तप्रवाह के माध्यम से यात्रा करता है। पल्मोनरी इम्वालिज्म (फुफ्फुसीय अन्तःशल्यता) का सबसे आम कारण श्रेणी या पैरों की गहरी नसों में रक्त का थक्का बनना है जो रक्त प्रवाह के माध्यम से फेफड़ो तक जा सकता है । यह बीमारी आमतौर पर कार्डियो. श्वसन समस्याओं का कारण बनती है क्योंकि इससे फेफड़ों और हृदय के दांए वेंट्रिकल पर बहुत अधिक दबाव पड़ता है। पल्मोनरी इम्वालिज्म (फुफ्फुसीय अन्तःशल्यता) के प्रमुख लक्षण गहरी साँस लेना, सीने में दर्द, धड़कन और तेज हृदय गति हैं। हृदय, धमनियाँ, कोशिकाएँ और नसें शरीर की संचार प्रणाली बनाती हैं। हृदय से धमनियों में रक्त को बहुत जोरी से पंप किया जाता है। वहाँ से रक्त कोशिकाओं (ऊतकों में छोटी रक्त वाहिकाएँ) में प्रवाहित होता है। रक्त नसों के माध्यम से हृदय में वापस आता है जैसे ही यह नसों के माध्यम से हृदय में वापस जाता हैं, रक्त प्रवाह धीमा हो जाता है। कभी-कभी यह धीमा रक्त प्रवाह थक्का बनने का कारण बन सकता है।
पल्मोनरी इम्वालिज्म (फुफ्फुसीय अन्तःशल्यता) के जोखिम कारको में शामिल हो सकते हैं- आनुवंशिक स्थितियां, रक्त के थक्के विकारों का पारिवारिक इतिहास, सर्जरी या चोट (विशेष रूप से पैरों में) या आर्थोपेडिक सर्जरी, ऐसी स्थितियाँ जिनमें गतिशीलता सीमित होती है, जैसे लबें समय तक बिस्तर पर आराम करना, लंबी दूरी तक उड़ान भरना या सइकिल चलाना, या पक्षाघात, अधिक उम्र, कैंसर और कैंसर चिकित्सा, कुछ चिकित्सीय स्थितियां, जैसे हृदय गति रूकना, क्रॉनिक ऑब्सट्रक्टिव पल्मोनरी डिजीज (सीओपीडी), उच्च रक्तचाप, स्ट्रोक और सूजन आंत्र रोग, कुछ दवाएं, गर्भनिरोधक गोलियां, गर्भावस्था के दौरान और बाद में, सिजेरियन के बाद मोटापा, वैरिकाज नसें, धूम्रपान आदि।
हांलांकि हर व्यक्ति के अलग-अलग लक्षण हो सकते हैं फिर भी पल्मोनरी इम्वालिज्म के सबसे आम लक्षणों में अचानक सांस लेने में तकलीफ (सबसे आम) सीने में दर्द (आमतौर पर सांस लेने के साथ बदतर), चक्कर आना, हल्का सिरदर्द, बेहोशी, अनियमित दिल की धकड़न, घबराहट, खांसी और खांसी में खून, पसीना आना, निम्न रक्तचाप, प्रभावित पैर मे दर्द विशेष रूप से खड़े होने या चलने पर, पैर में सूजन, दर्द, कोमलता, लालिमा और या पैरो में गर्मी, लालिमा, और/या फीकी त्वचा आदि शामिल हो सकते है। पल्मोनरी इम्वालिज्म का निदान थोड़ा मुश्किल काम हैं क्योंकि इसके लक्षण कई अन्य बीमारियों में सबसे आम हैं। निदान के लिए आवश्यक परीक्षण में रक्त परीक्षण, एक्स-रे, ईसीजी, वेंटिलेशन, छिड़काव स्कैन, फुफ्फुसीय एंजियोग्राम, सीटी या कैट स्कैन, एमआरआई और डुप्लेक्स अल्ट्रासाउंड आदि शामिल है।
निमोनिया : निमोनिया फेफड़ों के संक्रमण के कारण होने वाली एक स्थिति है, जो बैक्टीरिया, वायरस, फंगस या परजीवी जैसे सूक्ष्मजीवों के कारण हो सकती है। जब ये सूक्ष्मजीव मानव शरीर में प्रवेश करते हैं और गुणा करने की कोशिश करते हैं, तो मानव प्रतिरक्षा प्रणाली उनसे लड़ती है। जब यह लड़ाई फेफड़ों में होती है, तो फेफड़ों की थैलियाँ तरल पदार्थ और मवाद से भर जाती हैं, जिससे निमोनिया नामक स्थिति पैदा हो जाती है। हालाँकि निमोनिया किसी भी व्यक्ति को हो सकता है, लेकिन धूम्रपान करने वाले, शराब पीने वाले, अस्थमा से पीड़ित या एड्स से पीड़ित, या 65 वर्ष से अधिक उम्र के या कुपोषित लोगों को इसका खतरा अधिक होता है। सर्दी और इन्फ्लूएंजा के साथ तेज बुखार, कंपकपी और ठंड लगना, हरे या जंग लगे बलगम के साथ खांसी, सांस फूलना, तेज दिल की धड़कन, दस्त मांसपेशियों में दर्द और सीने में दर्द आदि निमोनिया के सामान्य लक्षण है।
निमोनिया की गंभीरता हल्के से लेकर जानलेवा तक हो सकती है। यह शिशुओं और छोटे बच्चों, 65 वर्ष से अधिक उम्र के लोगों और स्वास्थ्य समस्याओं या कमजोर प्रतिरक्षा प्रणाली वाले लोगें के लिए सबसे गंभीर है।
निमोनिया के लक्षण हल्के से लेकर गंभीर तक हो सकते हैं, जो संक्रमण पैदा करने वाले रोगाणु के प्रकार, उम्र और समग्र स्वास्थ्य जैसे कारकों पर निर्भर करता है। हल्के संकेत और लक्षण अक्सर सर्दी या फ्लू के समान होते हैं, लेकिन वे लंबे समय तक रहते हैं। अन्य लक्षणों में शामिल हो सकते हैं-साँस लेने या खाँसने पर सीने में दर्द, भ्रम या मानसिक जागरूकता में परिवर्तन (65 वर्ष और उससे अधिक उम्र के वयस्कों में) खाँसी, खाँसी आना, थकान, बुखार, पसीना आना और ठंड लगना, शरीर का सामान्य तापमान से कम होना (65 वर्ष से अधिक उम्र के वयस्कों और कमजोर प्रतिरक्षा प्रणाली वाले लोगों में) मतली, उल्टी या दस्त, साँस लेने में तकलीफ। नवजात शिशु और शिशुओं में संक्रमण का कोई लक्षण नहीं दिख सकता है। या उन्हें उल्टी हो सकती है, बुखार और खांसी हो सकती है, बैचेन या थका हुआ और ऊर्जाहीन दिखाई दे सकता है, या उन्हे सांस लेने और खाने मे कठिनाई हो सकती है।
निमोनिया तब हो सकता है जब आपकी प्रतिरक्षा प्रणाली आपके फेफड़ों की छोटी थैलियों (एल्वियोली) में संक्रमण पर हमला करती है। इससे आपके फेफड़ें सूज जाते हैं और तरल पदार्थ लीक होने लगते हैं।
कई बैक्टीरिया, वायरस और कवक संक्रमण का कारण बन सकते हैं जो निमोनिया का कारण बनते हैं। वयस्कों में बैक्टीरिया इसका सबसे आम कारण है और स्कूल जाने वाले बच्चों में वायरस इसका सबसे आम कारण है। सामान्य बीमारियाँ जो निमोनिया का कारण बन सकती हैं उसमें शामिल हैं – सामान्य सर्दी (राइनोवायरस), COVID19 (SARS – COV – 2), फ्लू (इन्फ्लूएंजा वायरस), मानव मेटान्यूमोवायरस (HMPV), मानव पेराइन्फ्लुएंजा वायरस (HPIV), लीजननेयर्स रोग, माइकोप्लाज्मा निमोनिया बैक्टीरिया, न्यूमोकोकल रोग, न्यूमोसिस्टिस निमोनिया, रेस्पिरेटरी सिंसिटियल वायरल (RSV)। निमोनिया वास्तव में संक्रामक नहीं है, लेकिन इसे पैदा करने वाले बैक्टीरिया और वायरस संक्रामक हैं। बैक्टीरिया जो आमतौर पर निमोनिया का करण बनता है, स्ट्रेप्टोकोकस न्यूमोनिया संक्रमित सतहों को छूने या खांसने और छीकने से एक व्यक्ति से दूसरे व्यक्ति में फैल सकता है।
कवक से हुआ निमोनिया संक्रामक नहीं होता है।अन्य तीव्र श्वसन विकारों की तरह निमोनिया के निदान के लिए भी, डॉक्टर सटेथोस्कोप से फेफडों की आवाज सुनेंगे, पल्स ऑक्सीमेट्री करेंगे और एक्स-रे, सीटी स्कैन, रक्त परीक्षण या थूक परीक्षण, ब्रोंकोस्कोपी आदि जैसे अतिरिक्त परीक्षणों का आदेश दे सकते हैं।
तीव्र श्वसन रोगों का उपचार
क्रुप : तीन होम्योपैथिक दवाओं की सिर्फ 5 खुराकें निम्नलिखित तरीके से दी जानी चाहिए :1st Dose – Aconite 30
2nd and and 4th Doses – Hepar Sulph 30
3rd and 5th Doses – Spongia 30
यदि ठीक न हो तो उसी तरीके से पांच खुराक और दें। उपचार के बीच में यदि रोगी शिशु ठीक हो जाए तो दवा बंद कर दें। इसके अलावा निम्नलिखित प्राकृतिक चिकित्सा आधारित उपायों का भी पालन करें।
बच्चे को भाप से भरे बाथरूम/कक्ष में बैठाएं ताकि हवा में नमी बनी रहे और श्वसन संबंधी लक्षण कम हो या वैकल्पिक रूप से उसे भाप अंदर लेने दें।
सुनिश्चित करे कि बच्चा हाइड्रेटेड रहे, इसके लिए उसे बार-बार गर्म पानी या अदरक, तुलसी और मुलेठी से बनी हर्बल चाय और कच्चे शहद का सेवन करने के लिए प्रोत्साहित करें। वैकल्पिक रूप से हमारी सौम्या शीतहारी चाय का उपयोग करें।
बच्चे को धुंए, तेज गंध और अन्य श्वसन संबधी परेशानियों से दूर रखें।
बच्चे को आराम करने और स्वस्थ्य होने के लिए शांत और सुखदायक वातावरण प्रदान करें। सिर और शरीर के ऊपरी हिस्से को ऊपर उठाने के लिए तकिए का उपयोग करें।
अन्य सभी तीव्र एवं दीर्घकालिक श्वसन विकारों का प्राकृतिक चिकित्सा उपचार :
धूम्रपान, किसी भी रूप में तम्बाकू, शराब और बीयर, वातित पेय, सोडा, कोल्ड ड्रिंक, स्कैश, ठंडाई, मांसाहारी भोजन, जंक फूड, प्रसंस्कृत भोजन, पैक्ड फूड, रिफाइंड भोजन (मैदा, बेसन, चीनी आदि), डेयरी उत्पाद, चावल, मैदा, खट्टे फल (नींबू को छोड़कर जो एक औषधि है, जैसा कि नीचे बताया गया है), अचार, दाल, प्रोटीन युक्त भोजन आदि को पूरी तरह से छोड़ दें।
अपने खाने में हरी सलाद, हरी सब्जियों का सूप, उबली हरी सब्जियां, अंकुरित अनाज और भरपूर मात्रा में फल शामिल करें । ज्यादा से ज्यादा तरल/पानी वाली हरी सब्जियां, पानी वाले फल/जूस और कम से कम ठोस भोजन लें। अपनी स्थिति की गंभीरता के हिसाब से पहले दस से तीस दिनों तक ठोस खाना बिल्कुल न खाएं। उसके बाद दोपहर के खाने में सिर्फ एक या ज्यादा से ज्यादा दो (अपनी उम्र के हिसाब से) बाजरे की रोटी (बाजरा या ज्वार) खा सकते हैं, लेकिन रात के खाने में सिर्फ हरी सब्जियों का सूप और फल ही शामिल होने चाहिए। जब आप यहां बताए गए तरीके से एक या दो रोटी खाना शुरू करें, तो रोज़ना सिर्फ़ एक चम्मच देशी घी भी लेना शुरू करें, लेकिन पूरी तरह ठीक होने तक सभी तरह के दूसरे डेयरी उत्पाद खाने से परहेज़ करें। पुरानी सांस की बीमारी के मरीजों को कम से कम एक महीने या जरूरत के हिसाब से ज्यादा समय तक इस रोटी के सेवन से बचना चाहिए।
अपने भोजन को सिर्फ नाश्ते, दोपहर के भोजन और रात के खाने तक ही सीमिति रखें। बीच में कुछ भी न खाएं। अपना पेट पूरा न भरें। कम से कम 1/4 जगह खाली रखें। अगले भोजन से पहले आपको बहुत ज्यादा भूख लगनी चाहिए।
पानी केवल गर्म ही पियें।
बुखार होने पर किसी भी अनाज का सेवन बिलकुल न करें। बस नींबू का रस, ताजे फलो का रस (तरबूज, केला छोड़कर) और फल ही ले, वो भी तभी जब आपकों बहुत भूख लगी हो।
दिन में कम से कम दो-तीन बार गर्म पानी में नीबू का रस पिंए। अपने स्वाद के अनुसार आप इसमें काला नमक और काली मिर्च या कच्चा शहद मिला सकते हैं। कुछ रोगियों को शुरूआत में अपने लक्षणों में वृद्धि का अनुभव हो सकता है, लेकिन परेशान होने और इसे बंद करने की कोई आवश्यकता नहीं है। यह आपके शरीर से रोगग्रस्त जमाव और बलगम को निकालकर आपके शरीर को डिटॉक्सीफाई करेगा। जैस-जैसे बलगम पिघलना और बाहर निकलना शुरू होगा, आपको अपने लक्षण थोड़े बदतर लग सकते है; लेकिन कुछ दिनों में जैसे-जैसे यह आपके शरीर से बहार निकलेगा, आपको बहुत राहत महसूस होगी, जैसा पहले कभी किसी दवा से नहीं हुआ था।
इसके अलावा, ताजा अदरक, तुलसी, मुलेठी, बनफ्शा, काली मिर्च और इलायची के मिश्रण से बनी हर्बल चाय का खूब सेवन करें, बिना दूध मिलाए। अगर आप इसे मीठा करना चाहते है, तो आप बिना प्रोसेस किए हुए स्टीविया के पत्ते या कच्चे शहद का इस्तेमाल कर सकते हैं, लेकिन चीनी का इस्तेमाल बिल्कुल न करें। वैकल्पिक रूप से, आप हमारी सौम्या शीतहारी चाय का इस्तेमाल कर सकते हैं।
सुबह कम से कम 30 मिनट तक बिना कपड़ों के सीधे सूर्य की किरणों का आनंद लें। अगर बिना कपड़ों के रहना संभव न हो तो कपड़ों की मोटाई के हिसाब से इसकी अवधि बढ़ा दें।
प्रतिदिन 30 मिनट तक स्टीम चैंबर में बैठकर पूरे शरीर की भाप लें कम से कम अपने चेहरे को तौलिए से ढककर भाप लें।
गंभीर मामलों में तथा दीर्घकालिक मामलों में भी प्रतिदिन 30 मिनट के लिए छाती पर गर्म मिट्टी की पट्टी लगाएं या समान अवधि के लिए गर्म और ठंडी पट्टी लगाएं।
गर्म सरसों के तेल, यूकेलिप्टस के तेल और भीमसेनी कपूर के मिश्रण से छाती, पसलियों पर आगे पीछे की ओर हल्की मालिश करें।
सर्दी से किसी भी तरह बचें। नहाने के तुंरत बाद अपने बालों को अच्छे से सुखा लें। अपने पैरों को गर्म रखें और सर्दियों में सोते समय भी अपने सिर को ऊनी टोपी से ढक कर रखें, लेकिन अपने चेहरे को कंबल या रजाई से न ढ़कें। आपकी नाक हवा के संपर्क में रहनी चाहिए। नाक को छोड़कर चेहरे को ढ़कने के लिए मंकी कैप का इस्तेमाल किया जा सकता है।
अपनी शक्ति के अनुसार हल्के व्यायाम और योग करें। थोड़ा परिश्रम करना जरूरी है, लेकिन अत्यधिक परिश्रम से बचना चाहिए। निमोनिया के मरीज योग नहीं कर सकते, लेकिन जहां तक संभव हो उन्हें धीमी गति से गहरी सांस लेनी चाहिए। फुफ्फुसावरण के मरीजों को शुरू में गहरी सांस लेने से भी बचना चाहिए, क्योंकि इससे उनका दर्द और खांसी बढ़ सकती है, लेकिन जैसे -जैसे उन्हें थोड़ा बेहतर महसूस होने लगे और गहरी सांस लेने पर सीने का दर्द सहनीय हो जाए, उन्हें भी शरू कर देना चाहिए।
दिन में कम से कम दो बार अपने सिर, चेहरे और दीर्घकालिक मामलों में छाती पर भी 5 मिनट तक थपथपांए।
ताड़ासन, कोणासन, भुंजगासन, हस्तपादंगुष्ठासन, विपरीत करनी, चक्रासन, पर्वतासन, योग मुद्रा लाभकारी हैं।
भ्रस्तिका, कपालभाति और अनुलोम विलोम प्राणायम भी बहुत लाभकारी हैं और इन्हें आपकी रोग स्थिति के आधार पर यथासंभव किया जाना चाहिए।
सभी तीव्र एवं दीर्घकालिक श्वसन रोगों के लिए एक्यूप्रेशर:
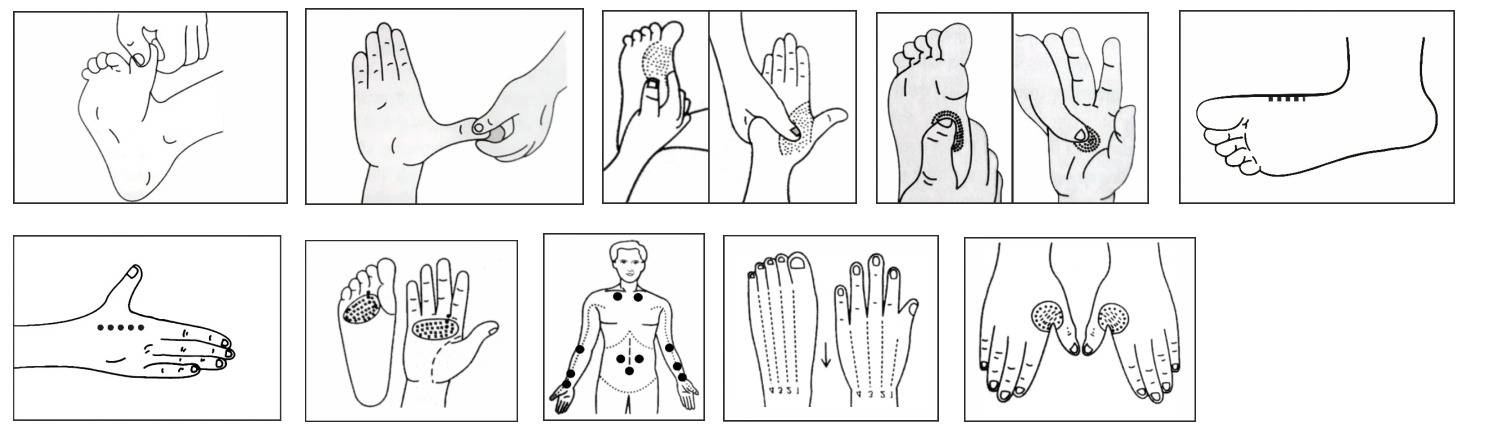
ऐसा नियमित रूप से करें और अस्थमा के दौरे के समय भी
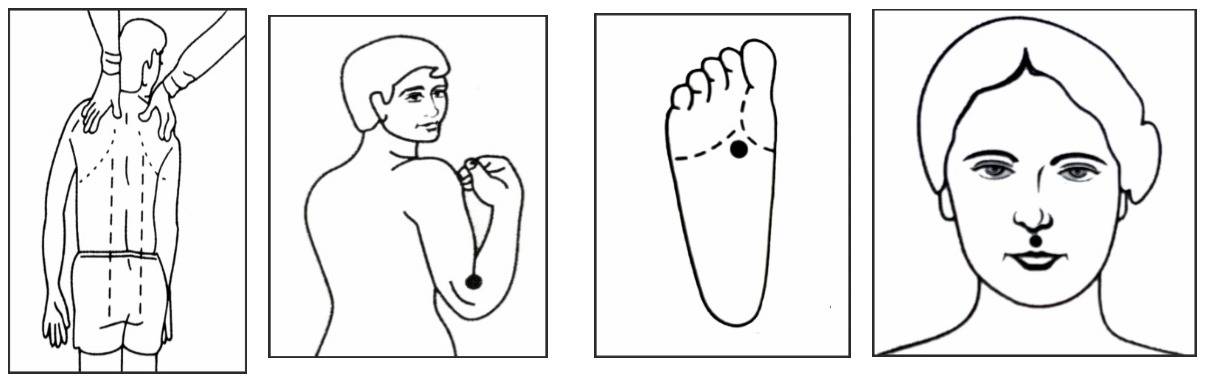
एलर्जी के लिए विशेष रूप से ये तीन बिंदु
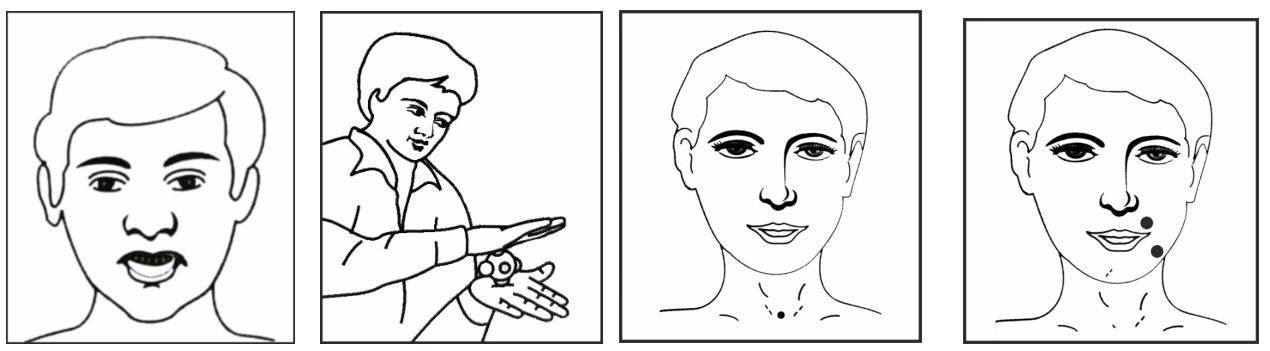
जीभ को दांतों से कुछ मिनट तक दबाकर रखें, दिन में तीन बार
तीव्र श्वसन रोगों के लिए होम्योपैथिक दवाएं:
राइनाइटिस: प्रचलित लक्षणों के अनुसार नीचे से चयन करें और लंबे समय तक जारी रखें:
A. विशेष रूप से सुबह के समय तेज और लगातार छींक आना, पतला पानी जैसा स्राव जिसके बाद नाक बंद हो सकती है, सांस लेने में कठिनाई, ऐसा महसूस होना जैसे नाक में कोई छोटा कीड़ा रेंग रहा हो – नैट्रम म्यूर 3 एक्स, दिन में 4-5 बार
B. गंध के प्रति अत्यधिक संवेदनशीलता, बहती नाक के साथ गहरी छींक आना और उसके बाद आंखों में लालिमा और पानी आना, ललाट में दर्द – सबडिल्ला 30 दिन में 4-5 बार।
C.नाक से खुजली वाला पानी जैसा स्राव जो नाक की त्वचा को छील देता है, छींक आना, नाक में जलन होना जो घर के अंदर बेहतर और खुली हवा में अधिक हो – आर्सेनिकम एल्बम 200, दिन में 3 बार।
D.छींकने और पानी जैसा स्राव, गर्म कमरे में प्रवेश करने पर सबसे खराब, खुली हवा में बेहतर, प्रचुर मात्रा में, पानी जैसा परेशान करने वाला, जलन करने वाला, नाक से स्राव और प्रचुर, आंखों में जलन न करने वाला स्राव, नाक से स्राव नाक और ऊपरी होंठों को जलाता और नुकसान पहुंचाता है। वसंत या बरसात के मौसम में लक्षण बदतर होते हैं – एलियम सेपा, दिन में 4 बार।
E.छींकना, नाक से पानी आना, लाल, पानी भरी, खुजली वाली आंखें, तीखे आंसू और हल्का जुकाम (एलियम सेपा के विपरीत) – यूफ्रेशिया 30 दिन में 4 बार।
F.नाक और तालु (मुँह की छत) में जलन और कष्टदायी खुजली के साथ छींक आना, गंध की कमी – अरुंडो मॉरिटानिका दिन में 30 से 4 बार। दिन के दौरान
G. लाल नाक के साथ गंभीर अत्यधिक नाक की खुजली के मामले में भी हर दिन सुबह खाली पेट सल्फर 200 की सिर्फ एक खुराक लें और दो घंटे के अंतराल के बाद उपरोक्त में से किसी एक को शुरू करें।
साइनसाइटिस:
A.साइनसाइटिस: नैट्रियम आर्सेनिकोसम 30 – दिन में 4 बार, और
B.नैट्रम म्यूर दिन में 3 X – 4 बार लें तथा उपरोक्त के बीच 15 -20 मिनट का अंतर रखें।
ब्रोंकाइटिस :
A.सामान्य औषधि – बाल्सामम पेरुवियनम क्यू, 25 बूंद गर्म पानी में दिन में 4 बार।
B.सांस लेने में घरघराहट, छाती में जलन, आधी रात के बाद खांसी बदतर, घर के अंदर बेहतर और खुली हवा में बदतर, न बुझने वाली प्यास – बार-बार पीना लेकिन एक बार में बहुत कम – आर्सेनिकम एल्बम 30, दिन में 4 बार।
C.सूखी खांसी, उठकर बैठना पड़ता है, छाती में दर्द, खाने या पीने के बाद कष्ट बढ़ना, गर्म कमरे में कष्ट बढ़ना, खुली हवा में कष्ट बढ़ना, बार-बार लंबी सांस लेने की इच्छा होना, मुंह, जीभ और गले का सूखना, अत्यधिक प्यास लगना – एक बार में पूरा गिलास पीना – ब्रायोनिया 30, दिन में 4 बार।
D.सूखी कर्कश खांसी, स्वरभंग और सूखी ठंडी हवा के संपर्क में आने पर खांसी, शरीर के किसी भी हिस्से के ठंडे या खुले होने पर या हल्की हवा से बदतर, घुटन, खड़खड़ाहट वाली खांसी, दम घुटने वाले हमले, नम सांस के साथ घरघराहट, गले में एक प्लग और कांटा चुभने की अनुभूति विशेष रूप से निगलने पर, थोड़ा सा भी कारण उसे परेशान करता है – हिपर सल्फ 30, दिन में 4 बार।
E.प्यास न लगने के साथ मुंह सूखना, शाम और रात में सूखी खांसी, आराम पाने के लिए उठकर बैठना पड़ता है, सुबह में ढीली खांसी के साथ प्रचुर मात्रा में श्लेष्मा बलगम आना, लेटने पर घुटन जैसा अहसास, स्वाद में परिवर्तन, कड़वा, पित्तयुक्त, चिकना, नमकीन, दुर्गंधयुक्त आदि, स्वाद का न होना, गर्म भोजन और पेय से अरुचि – पल्सेटिला 30
F.लक्षणों के अनुसार उपरोक्त में से किसी एक को चुनें और उपरोक्त के साथ 15-20 मिनट के अंतराल पर कैल्क सल्फ 3 एक्स, फेरम फॉस 3 एक्स, काली म्यूर 3 एक्स, नेट्रम सल्फ 3 एक्स और सिलिसिया 3 एक्स की एक-एक गोली लें।
फुस्फुस के आवरण में शोथ:
A. ब्रायोनिया 200, दिन में 4 बार.
B. कैल्केरिया फॉस 3 एक्स, कैल्केरेस सल्फ 3 एक्स, फेरम फॉस 3 एक्स, काली म्यूर 3 एक्स, नैट्रम म्यूर 3 एक्स की एक-एक गोली – उपरोक्त के साथ बारी-बारी से 15-20 मिनट के अंतराल पर लें।
फुफ्फुसीय अंतःशल्यता :
A.अर्निका 1 एम – सिर्फ एक खुराक हर सुबह खाली पेट।
B.लैकेसिस 200 – दिन में 4 बार (उपरोक्त के साथ कम से कम दो घंटे का अंतर बनाए रखें)।
C.कैल्केरिया फ्लोर 3 एक्स – 15 -20 मिनट के अंतराल पर लैकेसिस के साथ वैकल्पिक करें।.
न्यूमोनिया :
A. ब्रायोनिया 30 – दिन में 4 बार.
B.फॉस्फोरस दिन में 3 – 4 बार।
C. कैल्केरिया सल्फ 3 एक्स + सिलिसिया 3 एक्स – दिन में 4 बार प्रत्येक की दो गोलियाँ। 15-20 मिनट के अंतराल पर उपरोक्त तीनों को बारी-बारी से लें।
क्रोनिक श्वसन रोग (सीआरडी) :
क्रोनिक श्वसन रोग (सीआरडी) वायुमार्ग और फेफड़ों की अन्य संरचनाओं को प्रभावित करते हैं। सबसे आम बीमारियों में से कुछ हैं क्रॉनिक ऑब्सट्रक्टिव पल्मोनरी डिजीज (सीओपीडी), अस्थमा, ऑब्सट्रक्टिव स्लीप एपनिया (ओएसए) और पल्मोनरी हाइपरटेंशन।
सीओपीडी: क्रॉनिक ऑब्सट्रक्टिव पल्मोनरी डिजीज (सीओपीडी) फेफड़ों की एक आम बीमारी है, जो सांस लेने में समस्या पैदा करने वाले वायुप्रवाह को रोकती है। सीओपीडी से पीड़ित लोगों के फेफड़े क्षतिग्रस्त हो सकते हैं या कफ से भर सकते हैं। फेफड़े के कुछ हिस्सों का विनाश हो सकता है, बलगम वायुमार्ग को अवरुद्ध कर सकता है, और वायुमार्ग की परत में सूजन और सूजन हो सकती है। लक्षणों में खांसी, कभी-कभी कफ के साथ, सांस लेने में कठिनाई, पुरानी खांसी, घरघराहट और थकान शामिल हैं। सीओपीडी के लक्षण जल्दी खराब हो सकते हैं। इन्हें फ्लेयर-अप कहा जाता है। ये आमतौर पर कुछ दिनों तक रहता है। सीओपीडी के सामान्य लक्षण मध्य जीवन के बाद से विकसित होने लगते हैं। जैसे-जैसे सीओपीडी बढ़ता है, लोगों को अपनी सामान्य दैनिक गतिविधियों को पूरा करना अधिक मुश्किल लगता है, अक्सर सांस फूलने के कारण। सीओपीडी समय के साथ धीरे-धीरे विकसित होता है
- सक्रिय धूम्रपान या निष्क्रिय धूम्रपान – (सबसे आम);
- वायु प्रदूषण : धूल, धुएं या रसायनों के संपर्क में आना (सबसे आम);
- इनडोर वायु प्रदूषण: बायोमास ईंधन (लकड़ी, पशु गोबर, फसल अवशेष) या कोयला;
- प्रारंभिक जीवन की घटनाएं जैसे कि गर्भ में खराब विकास, समय से पहले जन्म, और बचपन में लगातार या गंभीर श्वसन संक्रमण;
- बचपन में अस्थमा;
- अल्फा-1 एंटीट्रिप्सिन की कमी नामक एक दुर्लभ आनुवंशिक स्थिति, जो कम उम्र में सीओपीडी का कारण बन सकती है।
सीओपीडी से पीड़ित लोगों को अन्य स्वास्थ्य समस्याओं का भी अधिक खतरा होता है, जैसे – फेफड़ों में संक्रमण, जैसे फ्लू या निमोनिया, फेफड़ों का कैंसर, हृदय संबंधी समस्याएं, कमजोर मांसपेशियां और भंगुर हड्डियां, अवसाद और चिंता। सीओपीडी के संदिग्ध मामलों में स्पाइरोमेट्री नामक श्वास परीक्षण द्वारा पुष्टि की आवश्यकता हो सकती है, जो मापता है कि फेफड़े कैसे काम कर रहे हैं।
एलोपैथी में सीओपीडी का कोई इलाज नहीं है और उनका उपचार केवल जीवन भर दवाइयों और सहायक साधनों से इस बीमारी को नियंत्रित करने का प्रयास करता है। हालाँकि, होम्योपैथी, नेचुरोपैथी, योग और एक्यूप्रेशर से युक्त हमारी एकीकृत चिकित्सा इस बीमारी से संतोषजनक राहत प्रदान कर सकती है।
निवारक उपायों में शामिल हैं – धूम्रपान से बचना, निष्क्रिय धुएं के संपर्क में आने से बचना, शराब, वायु प्रदूषण या रासायनिक धुएं से दूर रहना और स्वस्थ जीवन शैली रणनीतियों का पालन करना, जैसे – संतुलित आहार खाना, नियमित व्यायाम करना, मोटापे और तनाव के स्तर पर वजन कम करना।
अस्थमा: अस्थमा एक पुरानी स्थिति है जो सभी उम्र के लोगों को प्रभावित करती है, जहां किसी व्यक्ति की ब्रांकाई विभिन्न प्रकार के उत्तेजक पदार्थों के प्रति अति प्रतिक्रियाशील हो जाती है। जब किसी व्यक्ति को अस्थमा का दौरा पड़ता है, तो ब्रांकाई की दीवारें सिकुड़ जाती हैं और वायुमार्ग की परत वाली कोशिकाएं भी वायुमार्ग में अत्यधिक बलगम स्रावित करती हैं। इसके परिणामस्वरूप ऐसी स्थिति उत्पन्न होती है, जहां ब्रांकाई संकुचित हो जाती है, जिससे दमा से पीड़ित व्यक्ति के लिए सांस अंदर लेना और बाहर छोड़ना बहुत मुश्किल हो जाता है। अस्थमा एक मनोदैहिक बीमारी है, जो धूम्रपान, निष्क्रिय धूम्रपान के संपर्क में आना, घर के अंदर वायु प्रदूषण, आनुवंशिकता, तनाव और दबाव जैसे मनोवैज्ञानिक कारक, व्यवसाय (जैसे खेती, मुर्गी पालन, बागवानी) जहां बड़ी संख्या में कवक बीजाणुओं और परागों के संपर्क में आना, एलर्जी और एलोपैथिक उपचार जैसे कारकों से शुरू होती है। अस्थमा के रोगी होम्योपैथी, प्राकृतिक चिकित्सा, योग और एक्यूप्रेशर से युक्त हमारी एकीकृत चिकित्सा पद्धति को अपनाने से रोगजन्य संचय समाप्त हो जाते हैं, जिससे फेफड़ों की कार्यक्षमता में वृद्धि होती है।
अस्थमा का अक्सर कम निदान किया जाता है और इसका कम उपचार किया जाता है, खास तौर पर निम्न और मध्यम आय वर्ग में। कम उपचार वाले अस्थमा से पीड़ित लोगों को नींद में खलल, दिन में थकान और खराब एकाग्रता की समस्या हो सकती है। यदि लक्षण गंभीर हैं, तो अस्थमा से पीड़ित लोगों को आपातकालीन स्वास्थ्य देखभाल की आवश्यकता हो सकती है और उन्हें उपचार और निगरानी के लिए अस्पताल में भर्ती कराया जा सकता है। सबसे गंभीर मामलों में, अस्थमा से मृत्यु भी हो सकती है
अस्थमा के लक्षण हर व्यक्ति में अलग-अलग हो सकते हैं। कभी-कभी लक्षण काफी बदतर हो जाते हैं। इसे अस्थमा अटैक के रूप में जाना जाता है। लक्षण अक्सर रात में या व्यायाम के दौरान बदतर होते हैं। अस्थमा के सामान्य लक्षणों में शामिल हैं – लगातार खांसी, विशेष रूप से रात में, सांस छोड़ते समय और कभी-कभी सांस लेते समय भी घरघराहट, सांस लेने में तकलीफ या सांस लेने में कठिनाई, कभी-कभी आराम करते समय भी, सीने में जकड़न, जिससे गहरी सांस लेना मुश्किल हो जाता है। कुछ लोगों को सर्दी होने पर या मौसम में बदलाव के दौरान लक्षण बदतर होंगे। अन्य ट्रिगर्स में धूल, धुआं, घास और पेड़ के पराग, जानवरों के फर और पंख, मजबूत साबुन और इत्र शामिल हो सकते हैं। लक्षण अन्य स्थितियों के कारण भी हो सकते हैं।
कारण: अस्थमा के विकास के बढ़ते जोखिम से कई कारक जुड़े हुए हैं, हालांकि इसका एक भी प्रत्यक्ष कारण खोजना अक्सर मुश्किल होता है। अस्थमा की संभावना तब अधिक होती है जब परिवार के अन्य सदस्यों को भी अस्थमा हो – विशेष रूप से माता-पिता या भाई-बहन जैसे करीबी रिश्तेदार को। अस्थमा की संभावना उन लोगों में अधिक होती है जिन्हें एक्जिमा और राइनाइटिस (हे फीवर) जैसी अन्य एलर्जी की स्थिति होती है। शहरीकरण अस्थमा के बढ़ते प्रसार से जुड़ा हुआ है, जो संभवतः कई जीवनशैली कारकों के कारण है। प्रारंभिक जीवन में होने वाली घटनाएं विकासशील फेफड़ों को प्रभावित करती हैं और अस्थमा के जोखिम को बढ़ा सकती हैं। इनमें कम वजन का जन्म, समय से पहले जन्म, तंबाकू के धुएं और वायु प्रदूषण के अन्य स्रोतों के संपर्क में आना, साथ ही वायरल श्वसन संक्रमण शामिल हैं। कई तरह के पर्यावरणीय एलर्जी और जलन पैदा करने वाले तत्वों के संपर्क में आना भी अस्थमा के जोखिम को बढ़ाने वाला माना जाता है, जिसमें घर के अंदर और बाहर का वायु प्रदूषण, घर की धूल के कण, फफूंद और रसायनों, धुएं या धूल के व्यावसायिक संपर्क शामिल हैं। अधिक वजन या मोटापे से ग्रस्त बच्चों और वयस्कों को अस्थमा का अधिक खतरा होता है।
कारण: अस्थमा के विकास के बढ़ते जोखिम से कई कारक जुड़े हुए हैं, हालांकि इसका एक भी प्रत्यक्ष कारण खोजना अक्सर मुश्किल होता है। अस्थमा की संभावना तब अधिक होती है जब परिवार के अन्य सदस्यों को भी अस्थमा हो – विशेष रूप से माता-पिता या भाई-बहन जैसे करीबी रिश्तेदार को। अस्थमा की संभावना उन लोगों में अधिक होती है जिन्हें एक्जिमा और राइनाइटिस (हे फीवर) जैसी अन्य एलर्जी की स्थिति होती है। शहरीकरण अस्थमा के बढ़ते प्रसार से जुड़ा हुआ है, जो संभवतः कई जीवनशैली कारकों के कारण है। प्रारंभिक जीवन में होने वाली घटनाएं विकासशील फेफड़ों को प्रभावित करती हैं और अस्थमा के जोखिम को बढ़ा सकती हैं। इनमें कम वजन का जन्म, समय से पहले जन्म, तंबाकू के धुएं और वायु प्रदूषण के अन्य स्रोतों के संपर्क में आना, साथ ही वायरल श्वसन संक्रमण शामिल हैं। कई तरह के पर्यावरणीय एलर्जी और जलन पैदा करने वाले तत्वों के संपर्क में आना भी अस्थमा के जोखिम को बढ़ाने वाला माना जाता है, जिसमें घर के अंदर और बाहर का वायु प्रदूषण, घर की धूल के कण, फफूंद और रसायनों, धुएं या धूल के व्यावसायिक संपर्क शामिल हैं। अधिक वजन या मोटापे से ग्रस्त बच्चों और वयस्कों को अस्थमा का अधिक खतरा होता है।
गंभीरता के आधार पर, अस्थमा को चार सामान्य श्रेणियों में वर्गीकृत किया जा सकता है – हल्का आंतरायिक (सप्ताह में दो दिन और महीने में दो रात तक हल्के लक्षण); हल्का लगातार (सप्ताह में दो बार से अधिक लक्षण, लेकिन एक दिन में एक बार से अधिक नहीं), मध्यम लगातार (दिन में एक बार और सप्ताह में एक रात से अधिक लक्षण), गंभीर लगातार (अधिकांश दिनों में दिन भर और अक्सर रात में लक्षण)।
आधुनिक चिकित्सा विज्ञान (एलोपैथी) में अस्थमा का कोई इलाज नहीं है। हालांकि वे इसे ज्यादातर इनहेलर के इस्तेमाल से प्रबंधित करने की कोशिश करते हैं, जो सीधे फेफड़ों में दवा पहुंचाता है। कुछ इनहेलर्स में बेक्लोमीथासोन जैसे स्टेरॉयड होते हैं जो वायु मार्ग में सूजन को कम करते हैं, जिससे अस्थमा के लक्षणों में सुधार होता है और गंभीर अस्थमा के दौरे और मृत्यु का खतरा कम हो जाता है। हालांकि इसके दुष्प्रभावों में बहती नाक, गर्दन में कोमल, सूजी हुई ग्रंथियां, निगलने में परेशानी, धुंधली दृष्टि जो अंधेपन का कारण भी बन सकती है, अवसाद, मतली, मूत्र संबंधी समस्याएं, ऐंठन, भारी रक्तस्राव और बहुत कुछ शामिल हो सकते हैं। जबकि होम्योपैथी, नेचुरोपैथी, योग और एक्यूप्रेशर की मदद से हमारा संयुक्त दृष्टिकोण धीरे-धीरे लेकिन लगातार प्राकृतिक तरीके से स्थायी रूप से ठीक करता है।
ऑब्सट्रक्टिव स्लीप एपनिया (ओएसए) : ऑब्सट्रक्टिव स्लीप एपनिया नींद से संबंधित श्वास विकार है। ऑब्सट्रक्टिव स्लीप एपनिया से पीड़ित लोग सोते समय बार-बार सांस लेना बंद और शुरू करते हैं। ऑब्सट्रक्टिव स्लीप एपनिया तब होता है जब गले की मांसपेशियां शिथिल हो जाती हैं और नींद के दौरान ऊपरी वायुमार्ग को आंशिक रूप से या पूरी तरह से अवरुद्ध कर देती हैं, जिससे सांस कम या गायब हो सकती है। यह नींद के दौरान कई बार होता है। ऑब्सट्रक्टिव स्लीप एपनिया (ओएसए) ऊपरी वायुमार्ग के पूर्ण (एपनिया) या आंशिक पतन (हाइपोपनिया) के एपिसोड के साथ ऑक्सीजन संतृप्ति में कमी या नींद से जागना के रूप में चिह्नित है। ऑब्सट्रक्टिव स्लीप एपनिया का एक संकेत खर्राटे लेना, या नींद के दौरान हांफना, दिन में अत्यधिक नींद आना और नींद से जागना है। ओएसए का हृदय स्वास्थ्य, मानसिक बीमारी, जीवन की गुणवत्ता और ड्राइविंग सुरक्षा के लिए महत्वपूर्ण प्रभाव पड़ता है।
ऑब्सट्रक्टिव स्लीप एपनिया के संबद्ध चिकित्सा विकारों में शामिल हो सकते हैं – अंतःस्रावी विकार (जैसे, मधुमेह मेलेटस, चयापचय सिंड्रोम, एक्रोमेगाली और हाइपोथायरायडिज्म), तंत्रिका संबंधी विकार (जैसे, स्ट्रोक, रीढ़ की हड्डी में चोट और मायस्थेनिया ग्रेविस), प्रेडर विली सिंड्रोम, डाउन सिंड्रोम, कंजेस्टिव हार्ट फेलियर, एट्रियल फाइब्रिलेशन, मोटापा हाइपोवेंटिलेशन सिंड्रोम।
डायग्नोस्टिक टेस्ट – निदान के लिए स्वर्ण मानक पॉलीसोम्नोग्राफी (PSG) या नींद का अध्ययन है। यह परीक्षण तब किया जाता है जब रोगी नींद की प्रयोगशाला में सो रहा होता है, और मस्तिष्क की तरंगों, रक्त ऑक्सीजन के स्तर, हृदय गति और श्वास के साथ-साथ आंख और पैर की गतिविधियों पर नज़र रखता है। नासोफैरिंजोस्कोपी, स्लीप एंडोस्कोपी और इमेजिंग टेस्ट जैसे टोमोग्राफी स्कैन (CTs), जागने और नींद में चुंबकीय अनुनाद इमेजिंग (MRI)।
फुफ्फुसीय उच्च रक्तचाप: फुफ्फुसीय उच्च रक्तचाप एक ऐसी स्थिति है जो फेफड़ों में रक्त वाहिकाओं को प्रभावित करती है। फुफ्फुसीय उच्च रक्तचाप के कारण हृदय को फेफड़ों में रक्त पंप करने के लिए सामान्य से अधिक मेहनत करनी पड़ती है। इससे हृदय को नुकसान पहुँच सकता है और सांस लेने में तकलीफ, सीने में दर्द और चक्कर आना जैसे लक्षण हो सकते हैं। फुफ्फुसीय उच्च रक्तचाप अपने आप विकसित हो सकता है या किसी अन्य बीमारी या स्थिति के कारण हो सकता है जैसे कि फेफड़ों में सामान्य से अधिक रक्तचाप होना। फुफ्फुसीय उच्च रक्तचाप के पाँच अलग-अलग समूह हैं:
- समूह 1: फुफ्फुसीय धमनी उच्च रक्तचाप (पीएएच) – मुख्य रूप से आनुवंशिक, कुछ दवाओं का उपयोग जैसे मेथामफेटामाइन, जन्मजात हृदय दोष, स्क्लेरोडर्मा आदि, पुरानी यकृत रोग जैसे सिरोसिस, या अज्ञातहेतुक के कारण होता है। किसी व्यक्ति को आराम करने के दौरान या व्यायाम करने के दौरान भी बिना किसी लक्षण के फुफ्फुसीय उच्च रक्तचाप हो सकता है।
- समूह 2: बाएं तरफा हृदय रोग के कारण फुफ्फुसीय उच्च रक्तचाप – मुख्य रूप से बाएं हृदय विफलता, बाएं तरफा हृदय वाल्व रोग के कारण होता है। फुफ्फुसीय उच्च रक्तचाप के इस समूह में, आराम करने पर कोई लक्षण नहीं होते हैं, लेकिन थोड़ी सी भी शारीरिक गतिविधि से सांस लेने में तकलीफ या सीने में हल्का दर्द हो सकता है।
- समूह 3: फेफड़ों की बीमारी और/या हाइपोक्सिया के कारण फुफ्फुसीय उच्च रक्तचाप – मुख्य रूप से फुफ्फुसीय फाइब्रोसिस, सीओपीडी, स्लीप एपनिया, उच्च ऊंचाई पर लंबे समय तक संपर्क आदि के कारण होता है। रोगी आराम से रहता है, लेकिन शारीरिक गतिविधि करने की क्षमता बहुत सीमित हो जाती है।
- समूह 4: फुफ्फुसीय धमनी अवरोधों के कारण फुफ्फुसीय उच्च रक्तचाप, जिसमें क्रॉनिक थ्रोम्बोम्बोलिक फुफ्फुसीय उच्च रक्तचाप (CTEPH) शामिल है – मुख्य रूप से फुफ्फुसीय एम्बोली (फेफड़ों में क्रॉनिक रक्त के थक्के), ट्यूमर आदि के कारण होता है। लक्षण आराम के साथ-साथ शारीरिक गतिविधि के दौरान भी होते हैं। किसी भी प्रकार की गतिविधि से बेचैनी बढ़ती है।
- समूह 5: अज्ञात और/या एकाधिक कारणों से होने वाला फुफ्फुसीय उच्च रक्तचाप – मुख्य रूप से – रक्त विकार, सूजन संबंधी विकार, चयापचय संबंधी विकार, गुर्दे की बीमारी, आइसेनमेंजर सिंड्रोम (आमतौर पर हृदय कक्षों के बीच मरम्मत न किए गए छिद्रों के कारण होता है)।
फुफ्फुसीय उच्च रक्तचाप के लक्षणों में शामिल हैं – सांस लेने में तकलीफ, पहले व्यायाम करते समय और अंत में आराम करते समय, कम ऑक्सीजन के स्तर के कारण त्वचा का नीला या भूरा होना। सीने में दबाव या दर्द, चक्कर आना या बेहोशी, तेज़ नाड़ी या तेज़ दिल की धड़कन, थकान, टखनों, पैरों और पेट के क्षेत्र में सूजन आदि।
जटिलताओं
फुफ्फुसीय उच्च रक्तचाप की संभावित जटिलताओं में शामिल हैं – दाएं तरफा हृदय का बढ़ना और दिल का रुकना, दाएं निचले हृदय कक्ष की विफलता, फेफड़ों में छोटी धमनियों में रक्त के थक्के, जीवन के लिए खतरा पैदा करने वाली अनियमित दिल की धड़कन, फेफड़ों में जीवन के लिए खतरा पैदा करने वाला रक्तस्राव, जीवन के लिए खतरा पैदा करने वाली गर्भावस्था जटिलताएं आदि।
फुफ्फुसीय उच्च रक्तचाप का निदान अक्सर नियमित शारीरिक परीक्षण के दौरान नहीं पाया जाता है। यहां तक कि जब फुफ्फुसीय उच्च रक्तचाप अधिक उन्नत होता है, तब भी इसके लक्षण अन्य हृदय और फेफड़ों की स्थितियों के समान होते हैं। फुफ्फुसीय उच्च रक्तचाप के निदान के लिए आमतौर पर किए जाने वाले चिकित्सा परीक्षणों में रक्त परीक्षण, छाती का एक्स-रे, ईसीजी, इको, टीएमटी, दाएं हृदय कैथीटेराइजेशन, सीटी स्कैन, एमआरआई, फेफड़े की कार्यक्षमता परीक्षण, नींद अध्ययन, वी/क्यू स्कैन, फेफड़े की बायोप्सी आदि शामिल हो सकते हैं।
आधुनिक चिकित्सा विज्ञान के पास फुफ्फुसीय उच्च रक्तचाप का कोई इलाज नहीं है और उपचार लक्षणों में सुधार करके रोग का प्रबंधन करने और जीवन को लम्बा करने और रोग को बदतर होने से रोकने तक सीमित है, जबकि होम्योपैथी, प्राकृतिक चिकित्सा, योग और एक्यूप्रेशर से युक्त हमारी एकीकृत चिकित्सा ज्यादातर मामलों में रोग को स्थायी रूप से ठीक कर सकती है।
फेफड़ों के ट्यूमर और कैंसर (कार्सिनोमा):
- मानव शरीर विविध कोशिकाओं से बना है और जब कोशिकाएं पुरानी हो जाती हैं और धीरे-धीरे मर जाती हैं तो उनकी जगह नई कोशिकाएं आ जाती हैं। फिर भी, कभी-कभी नई कोशिकाएं तब भी बन जाती हैं जब मानव शरीर को उनकी आवश्यकता नहीं होती क्योंकि पुरानी कोशिकाएं अभी भी मरी नहीं होती हैं। ऐसी स्थिति में नई कोशिकाएं एक द्रव्यमान बनाती हैं जिसे ट्यूमर के रूप में जाना जाता है, जो घातक या सौम्य हो सकता है। जबकि सौम्य ट्यूमर (ये कैंसर नहीं होते हैं) एक विशिष्ट स्थान पर बढ़ते हैं और फैलते नहीं हैं, घातक ट्यूमर (ये कैंसर हैं) अन्य भागों में फैलते हैं। वे धीरे-धीरे बढ़ते हैं या बढ़ना बंद भी कर सकते हैं या सिकुड़ सकते हैं, आमतौर पर जानलेवा नहीं होते हैं, फैल सकते हैं और आस-पास के ऊतकों के खिलाफ धक्का दे सकते हैं लेकिन अन्य ऊतकों पर आक्रमण, विनाश या प्रतिस्थापन नहीं करेंगे।
कई प्रकार के सौम्य फेफड़े के ट्यूमर हैं। आमतौर पर 3 सेमी व्यास से बड़े ट्यूमर द्रव्यमान होते हैं। 3 सेमी या उससे कम व्यास वाले ट्यूमर नोड्यूल होते हैं। सौम्य फेफड़े के ट्यूमर और नोड्यूल के प्रकारों में शामिल हैं – हैमार्टोमा (ये सबसे आम हैं और इनमें “सामान्य” ऊतक होते हैं, जैसे उपास्थि, संयोजी ऊतक, वसा और मांसपेशी), लेकिन असामान्य मात्रा में। वे आमतौर पर 4 सेमी से कम व्यास के होते हैं। हैमार्टोमा आमतौर पर एक सीमित क्षेत्र में रहते हैं और आस-पास के ऊतकों पर दबाव नहीं डालते हैं)। ब्रोन्कियल एडेनोमा (ब्रांकाई और बलगम ग्रंथियों या श्वास नली की नलिकाओं में बढ़ते हैं)। पैपिलोमा (सौम्य फेफड़े के ट्यूमर का कम आम प्रकार, ब्रोन्कियल नलियों में बढ़ता है, सतह क्षेत्र से बाहर निकलता है)। कुछ अन्य दुर्लभ सौम्य फेफड़े के ट्यूमर भी हैं यह आम तौर पर हाथों या पैरों में बनता है, लेकिन पसलियों, ऊपरी भुजाओं या जांघों में भी विकसित हो सकता है,
फाइब्रोमास रेशेदार ऊतक से बना होता है। यह शरीर में कहीं भी बन सकता है, न्यूरोफाइब्रोमास संयोजी ऊतकों से बना होता है। यह तंत्रिका कोशिकाओं के साथ विकसित होता है, लिपोमास वसायुक्त ऊतक से बना होता है। यह बहुत आम है और शरीर पर कहीं भी त्वचा के ठीक नीचे बढ़ता है।
- अधिकांश लोगों में सौम्य फेफड़े के ट्यूमर का कोई लक्षण नहीं होता है। इनका पता संयोगवश किसी अन्य स्थिति के लिए छाती का एक्स-रे या सीटी स्कैन कराने पर चलता है। हालांकि, कुछ मामलों में, लोगों को लंबे समय तक रहने वाली हल्की खांसी, सांस लेने में तकलीफ (डिस्पेनिया), सीने में तकलीफ, फेफड़ों में घरघराहट या खड़खड़ाहट की आवाज, खून की खांसी (हेमोप्टाइसिस) आदि हो सकती है। सीने में दर्द या बेचैनी, कुछ मामलों में कारण अज्ञात हो सकते हैं जबकि सौम्य फेफड़े के ट्यूमर या नोड्यूल के सबसे आम कारणों में शामिल हो सकते हैं:
- ग्रैनुलोमा। ग्रैनुलोमा सूजन वाली कोशिकाओं के छोटे समूह होते हैं। वे संक्रमणों के कारण विकसित होते हैं, जिसमें तपेदिक (टीबी) या फंगल संक्रमण जैसे हिस्टोप्लाज़मोसिस या वैली फीवर (कोक्सीडियोइडोमाइकोसिस) शामिल हैं।
- फेफड़े का फोड़ा। फेफड़े का फोड़ा मवाद से भरा संक्रमण है। आमतौर पर बैक्टीरिया फोड़े का कारण बनते हैं।
- सूजन। रुमेटीइड गठिया, सारकॉइडोसिस या पॉलीएंगाइटिस के साथ ग्रैनुलोमैटोसिस जैसी बीमारियाँ सूजन पैदा कर सकती हैं जो एक सौम्य फेफड़े के ट्यूमर या गांठ का कारण बनती हैं।
- संक्रमण: फेफड़ों की गांठों के साथ कई प्रकार के संक्रमण हो सकते हैं।
- जन्मजात स्थिति। जन्मजात स्थितियाँ ऐसी स्थितियाँ हैं जो जन्म से ही मौजूद होती हैं। इनमें फेफड़े की सिस्ट (द्रव की थैली), निशान या फेफड़ों की कोई अन्य विकृति शामिल हो सकती है।
- घातक (कैंसरयुक्त) ट्यूमर अस्वस्थ और अविकसित कोशिकाओं की अनियंत्रित वृद्धि है जो एक या दोनों फेफड़ों में शुरू हो सकती है। ये कोशिकाएं स्वस्थ फेफड़ों के ऊतकों में विकसित नहीं होती हैं, बल्कि इसके विपरीत तेजी से विभाजित होती हैं और फेफड़ों की रक्तप्रवाह में ऑक्सीजन प्रदान करने की क्षमता को प्रतिबंधित करती हैं। उत्पत्ति के स्थान के आधार पर फेफड़ों का कैंसर दो प्रकार का होता है। फेफड़ों में उत्पन्न होने वाला फेफड़ों का कैंसर प्राथमिक फेफड़ों के कैंसर के रूप में जाना जाता है, जबकि कैंसर जो शरीर के एक अलग हिस्से में शुरू होता है और फेफड़ों में फैलता है उसे द्वितीयक फेफड़ों के कैंसर के रूप में जाना जाता है। सूक्ष्म रूप से दिखने पर भी फेफड़ों का कैंसर दो प्रकार का होता है एनएससीएलसी (नॉन-स्मॉल सेल लंग कैंसर) और एससीएलसी (स्मॉल सेल लंग कैंसर)। एनएससीएलसी चार प्रकार का होता है: स्क्वैमस सेल कार्सिनोमा (ब्रोन्कियल ट्यूब लाइनिंग में बनता है), एडेनोकार्सिनोमा (फेफड़ों की बलगम प्रदान करने वाली ग्रंथि में बनता है), ब्रोन्कियोएल्वियोलर कार्सिनोमा (फेफड़ों की वायु थैलियों के पास बनता है) और बड़ी कोशिका अविभेदित कार्सिनोमा (फेफड़ों के बाहरी किनारों या सतह में बनता है)।
लघु कोशिका फेफड़े का कैंसर (एससीएलसी) : यह एनएससीएलसी की तुलना में अधिक तेजी से बढ़ता है और इसका इलाज करना मुश्किल है। यह अक्सर अपेक्षाकृत छोटे फेफड़ों के ट्यूमर के रूप में पाया जाता है जो पहले से ही शरीर के अन्य भागों में फैल चुका होता है। एससीएलसी के विशिष्ट प्रकारों में शामिल हैं: लघु कोशिका कार्सिनोमा (जिसे ओट सेल कार्सिनोमा भी कहा जाता है) और संयुक्त लघु कोशिका कार्सिनोमा। फेफड़ों में कैंसर के कुछ अन्य प्रकार हैं लिम्फोमा (लिम्फ नोड्स में कैंसर), सारकोमा (हड्डियों या नरम ऊतकों में कैंसर) और प्ल्यूरल मेसोथेलियोमा (फेफड़ों की परत में कैंसर)। इनका इलाज अलग तरीके से किया जाता है और आमतौर पर इन्हें फेफड़ों का कैंसर नहीं कहा जाता है।
फेफड़े के कैंसर का प्राथमिक कारण कैंसरकारी पदार्थों जैसे तम्बाकू, एस्बेस्टस, आर्सेनिक, विकिरण, कार के धुएं में मौजूद यौगिक आदि को सांस के माध्यम से शरीर में प्रवेश करना है। एससीएलसी का प्राथमिक कारण धूम्रपान है।
- फेफड़ों के कैंसर के लक्षण दिखने में सालों लग सकते हैं और ज्यादातर इनका पता उन्नत चरणों में चलता है। इसके अलावा लक्षण ट्यूमर के स्थान, फैलाव और आकार पर निर्भर करते हैं। कुछ बुनियादी लक्षण हैं खांसी जो दूर नहीं होती या समय के साथ खराब हो जाती है, सांस लेने में परेशानी या सांस की तकलीफ (डिस्पेनिया), सीने में दर्द या बेचैनी, खून की खांसी (हेमोप्टाइसिस), स्वर बैठना, भूख न लगना, अस्पष्टीकृत वजन घटना, अस्पष्टीकृत थकान (थकान), कंधे में दर्द, चेहरे, गर्दन, हाथ या ऊपरी छाती में सूजन (सुपीरियर वेना कावा सिंड्रोम), एक आंख में छोटी पुतली और पलक का झुकना और चेहरे के उस तरफ थोड़ा या बिल्कुल पसीना नहीं आना (हॉर्नर सिंड्रोम)।
फेफड़ों के कैंसर के चरण:
- प्रत्येक चरण में आकार और फैलाव के कई संयोजन होते हैं जो उस श्रेणी में आ सकते हैं। उदाहरण के लिए, स्टेज III कैंसर में प्राथमिक ट्यूमर स्टेज II कैंसर की तुलना में छोटा हो सकता है, लेकिन अन्य कारक इसे अधिक उन्नत चरण में रखते हैं। फेफड़ों के कैंसर के सामान्य चरण हैं:
- स्टेज 0 (इन-सीटू): कैंसर फेफड़े या ब्रोन्कस की ऊपरी परत में होता है। यह फेफड़े के अन्य भागों या फेफड़े के बाहर तक नहीं फैला होता है।
- चरण I: कैंसर फेफड़े के बाहर नहीं फैला है।
- चरण II: कैंसर चरण I से बड़ा है, फेफड़े के अंदर लिम्फ नोड्स तक फैल गया है, या फेफड़े के एक ही लोब में एक से अधिक ट्यूमर हैं।
- चरण III: कैंसर चरण II से बड़ा है, पास के लिम्फ नोड्स या संरचनाओं में फैल गया है या एक ही फेफड़े के विभिन्न लोब में एक से अधिक ट्यूमर हैं।
- चरण IV: कैंसर दूसरे फेफड़े, फेफड़े के आसपास के द्रव्य, हृदय के आसपास के द्रव्य या दूरस्थ अंगों तक फैल गया है।
- सीमित बनाम व्यापक चरण
- जबकि छोटे सेल फेफड़ों के कैंसर के लिए सामान्य चरण I से IV हैं, कभी-कभी डॉक्टर सीमित या व्यापक चरण के रूप में भी वर्णित करते हैं। यह इस बात पर आधारित है कि क्या क्षेत्र को एक ही विकिरण क्षेत्र या कई के साथ इलाज किया जा सकता है।
- सीमित चरण एससीएलसी एक फेफड़े तक ही सीमित रहता है और कभी-कभी छाती के मध्य में लिम्फ नोड्स में या उसी तरफ कॉलर बोन के ऊपर हो सकता है।
- विस्तृत चरण एससीएलसी एक फेफड़े में फैल चुका होता है या दूसरे फेफड़े, फेफड़े के विपरीत दिशा में लिम्फ नोड्स या शरीर के अन्य भागों में फैल चुका होता है।
- मेटास्टेटिक लंग कैंसर वह कैंसर है जो एक फेफड़े में शुरू होता है लेकिन दूसरे फेफड़े या अन्य अंगों में फैल जाता है। मेटास्टेटिक लंग कैंसर का इलाज उस कैंसर की तुलना में कठिन होता है जो अपने मूल स्थान से बाहर नहीं फैला है।
निदान और परीक्षणों में शामिल हो सकते हैं: एक्स-रे, सीटी स्कैन, ब्रोंकोस्कोपी और बायोप्सी। गांठ जितनी छोटी होगी, उसके सौम्य होने की संभावना उतनी ही अधिक होगी। सौम्य गांठें बहुत धीरे-धीरे बढ़ती हैं, अगर वे बढ़ती भी हैं। कैंसरयुक्त गांठें औसतन हर चार महीने या उससे कम समय में आकार में दोगुनी हो सकती हैं। ट्यूमर या गांठ में कैल्शियम की उपस्थिति भी एक सौम्य फेफड़े की गांठ और एक घातक गांठ के बीच अंतर करती है। यदि कैल्शियम मौजूद है, तो यह सीटी स्कैन पर सफेद दिखता है। सौम्य गांठों में कैल्शियम हो सकता है, जबकि घातक गांठों में आमतौर पर नहीं होता है। वे सामान्य रूप से चिकने भी होते हैं और उनका आकार अधिक नियमित होता है। घातक गांठों में आमतौर पर अनियमित आकार और खुरदरी सतह होती है।
सभी पुरानी श्वसन बीमारियों का उपचार:
A. तीव्र श्वसन रोगों के लिए दिए गए सभी प्राकृतिक चिकित्सा उपायों का पालन करें।
B. तीव्र श्वसन रोगों के लिए नियमित रूप से योगाभ्यास भी करें।
Cनियमित रूप से सुबह की सैर करें और जितना संभव हो उतनी तेज गति से चलें।
D.योग और मॉर्निंग वॉक सहित किसी भी काम में खुद को बहुत ज़्यादा थकाएँ नहीं। योग करते समय थोड़ा स्ट्रेच करना ज़रूरी है, लेकिन खुद को बहुत ज़्यादा स्ट्रेच करने से बचें। योग और मॉर्निंग वॉक दोनों को धीरे-धीरे और आराम से करें, बिना खुद को ज़्यादा थकाए। अगर ज़रूरत हो, तो बीच में कुछ मिनट आराम करें और फिर से शुरू करें। मॉर्निंग वॉक के दौरान आराम करने के लिए आप इनबिल्ट फोल्डेड स्टूल के साथ वॉकिंग स्टिक का भी इस्तेमाल कर सकते हैं।
E. होम्योपैथिक दवाओं के साथ पूर्ण उपचार के लिए, कृपया परामर्श प्रक्रिया में दी गई प्रक्रिया के अनुसार विशिष्ट परामर्श के लिए हमें लिखें।
