मस्तिष्क और तंत्रिका तंत्र
मस्तिष्क एवं तंत्रिका तंत्र के रोग
मल्टीपल सकेलेरोसिस : मल्टीपल स्केलेरोसिस (MS) एक क्रोनिक न्यूरोलॉजिकल विकार है, जो एक ऑटोइम्यून बीमारी है। आमतौर पर यह 20 से 40 वर्ष की आयु के युवाओं में शुरू होता है। इसे मस्तिष्क और रीढ़ की हड्डी (माइलिन) में तंत्रिका कोशिकाओं के इन्सुलेटिंग कवर को नुकसान के रूप में परिभाषित किया जा सकता है। माइलिन प्रोटीन और फैटी एसिड से बना होता है जो तंत्रिका तंतुओ (एक्सोन) के लिए एक सुरक्षात्मक कोटिंग बनाता है। माइलिन म्यान को नुकसान पहुंचाने के अलावा, डै तंत्रिका कोशिका निकायों के साथ-साथ स्वयं एक्सोन को भी नुकसान पहुंचाता है। जैसे-जैसे बीमारी बढ़ती है, मस्तिष्क की सबसे बाहरी परत, जिसे सेरेब्रल कॉर्टेक्स कहा जाता है, सिकुड़ती जाती है। MS लोगों को अलग-अलग तरीके से प्रभावित करता है। MS से पीड़ित कुछ लोगों में थोड़ी विगलांगता के साथ हल्के लक्षण होंगें, जबकि अन्य में बिगड़ते लक्षण होंगे जो समय के साथ विकलांगता को बढ़ांएंगे। MS से पीड़ित अधिकांश लोगों में लक्ष्णों की छोटी अवधि होती है जो दिखाई देने के बाद पूरी तरह या आंशिक रूप से ठीक हो जाती है। इन अवधियों के बाद लंबे समय तक कोई लक्षण नहीं दिखते। MS से पीड़ित अधिकाशं लोगों की जीवन प्रत्याशा सामान्य होती हैं यह क्षति तंत्रिका तंत्र के भागों की संचार करने की क्षमता को बधित करती है, जिसके परिणामस्वरूप शारीरिक, मानसिक और कभी-कभी मनोरोग संबंधी समस्याओं सहित कई प्रकार के संकेत और लक्षण दिखाई देते हैं। MS कई रूप लेता है, जिसमें नए लक्षण या तो अलग-अलग हमलों (पुनरावर्ती रूप) में होते हैं या समय के साथ बढ़ते हैं (प्रगतिशील रूप)। हमलों के बीच लक्षण पूरी तरह से गायब हो सकते हैं; हालांकि, स्थायी न्यूरोलॉजिकल समस्याएं अक्सर होती हैं, खासकर जब बीमारी बढ़ती है। MS मस्तिष्क और रीढ़ की हड्डी को प्रभावित करता है। शुरूआती MS लक्षणों में कमजोरी, झुनझुनी, सुन्नता और धुंधली दृष्टि शामिल है। अन्य लक्षण मांसपेशियों में अकड़न, सोचने में समस्या, मूत्र संबंधी समस्याए भद्दापन या समन्वय की कमी, संतुलन की हानि और हाथ या पैर में कमजोरी है। रोगी को अपने पहले लक्षण 20 से 40 वर्ष की आयु के बीच हो सकते हैं। आमतौर पर लक्षण ठीक हो जाते हैं, लेकिन फिर वापस आ जाते हैं। कुछ आते-जाते रहते हैं, जबकि अन्य लंबे समय तक बने रहते हैं। अन्य लक्षण रोगी से रोगी में भिन्न हो सकते हैं। अन्य लक्षणों के होने से पहले रोगी को महीनों और वर्ष तक केवल एक ही लक्षण हो सकता है। हालांकि अन्य रोगियों में लक्षण कुछ हफ्तों या महीनों में सबसे खराब हो सकते है। MS चार में से किसी भी प्रकार का हो सकता है।
- नैदानिक रूप से पृथक सिंड्रोम (सीआईएस)
- रिलैप्सिंग-रिमिटिंग एमएस (आरआरएमएस)
- सेकेंडरी प्रोग्रेसिव एमएस (एसपीएमएस)
- प्राथमिक प्रगतिशील एमएस (पीपीएमएस)
एमएस के लक्षण हमलों की गंभीरता के साथ-साथ पट्टिकाओं के स्थान और आकार पर निर्भर करते हैं। शुरूआती एमएस लक्षणों में अक्सर शामिल होते हैं- दृष्टि संबंधी समस्याएं, जैसे कि दोहरी दृष्टि या ऑप्टिक न्यूरिटिस (ऑप्टिक तंत्रिका की सूजन), जो आंखों की हरकत और दृष्टि हानि के साथ दर्द का कारण बनती है, मांसपेशियों में कमजोरी, अक्सर बाहों और पैरों में, और दर्दनाक मांसपेशियों में ऐंठन के साथ मांसपेशियों में अकड़न, बाहों, पैरों, धड़ या चेहरे में झुनझुनी, सुन्नता या दर्द, भद्दापन, विशेष रूप से चलते समय संतुलन बनाए रखने में कठिनाई, मूत्राशय नियंत्रण की समस्याएं, रूक-रूक कर या लगतार चक्कर आना। एमएस अन्य लक्षणों से भी जुड़ा हो सकता है, जैसे – मानसिक या शरीरिक थकान, मूड में बदलाव जैसे कि अवसाद या भावनात्मक अभिव्यक्ति या नियंत्रण में कठिनाई, संज्ञानात्मक परिवर्तन, जिसमें ध्यान केंद्रित करने, मल्टीटास्किंग, सोचने या सीखने में समस्याएं या याददाश्त या निर्णय लेने में कठिनाई शामिल है, मांसपेशियों में कमजोरी, अकड़न और ऐंठन इतनी गंभीर हो सकती है कि चलने या खड़े होने पर भी असर पड़े। कुछ मामलों में, एमएस आंशिक या पूर्ण पक्षाघात की ओर ले जाता है। एमएस से पीड़ित कई लोगों में बुखार होने, गर्मी के संपर्क में आने या सामान्य संक्रमण के बाद उनके लक्षण बदतर हो जाते हैं।
निदान परीक्षण : स्केलेरोसिस निशान जैसे ऊतक (जिसे पट्टिका या घाव भी कहा जाता है) के विशिष्ट क्षेत्रों के लिए एक चिकित्सा शब्द है जो प्रतिरक्षा प्रणाली द्वारा माइलिन पर हमले के परिणामस्वरूप होता है। ये क्षेत्र एमआरआई पर दिखाई देते हैं। मस्तिष्क की छवियों को बेहतर बनाने के लिए एक विशेष डाई या कंट्रास्ट एजेंट को नस में इंजेक्ट किया जा सकता है। इसके अलावा, निम्नलिखित परीक्षण भी किए जा सकते हैं :-
लम्बर पंचर – यह मस्तिष्कमेरू द्रव का नमूना प्राप्त करने और रोग से जुड़े प्रोटीन और सूजन कोशिकाओं की जांच करने के लिए किया जाता है। यह परीक्षण एमएस जैसी दिखने वाली बीमारियां का भी संकेत दे सकता है।
- इवोक्ड पोटेंशियल टेस्ट रू – यह एक और परीक्षण है जिसमें त्वचा पर इलेक्ट्रोड लगाए जाते हैं और दर्द रहित विद्युत संकेत दिए जाते हैं ताकि यह मापा जा सके कि तंत्रिका तंत्र उत्तेजना के प्रति कितनी जल्दी और कितनी सटीकता से प्रतिक्रिया करता है।
- ऑप्टिक कोहेरेंस टोमोग्राफी (OCT) – ऑप्टिक तंत्रिका घावों का पता लगाने के लिए किया जा सकता है।
ज्यादातर मामलों में, डॉक्टर लक्षणों का आकलन करके और एमआरआई पर एमएस के विशिष्ट लक्षणों की पहचान करके एमएस का निदान कर सकते हैं। निशान जैसे ऊतक के पैच पिन के सिर जितने छोटे या गोल्फ की गेंद जितने बड़े हो सकते हैं।
शोध से पता चलता है कि जो लोग धूप में ज्यादा समय बिताते हैं और जिनमें विटामिन डी का स्तर अपेक्षाकृत ज्यादा होता है, उनमें एमएस विकसित होने की संभावना उन लोगों की तुलना में कम होती है जो धूप में नहीं रहते। इसके अलावा, एमएस से पीड़ित लोग जो धूप में काफी समय बिताते हैं और/या जिनमें विटामिन डी का स्तर ज्यादा होता है, उनमें बीमारी का गंभीर रूप कम होता है और बीमारी के दोबारा होने की संभावना भी कम होती है। तेज धूप मानव त्वचा को विटामिन डी का उत्पादन करने में मदद करती है। शोधकर्ताओं का मानना है कि विटामिन डी प्रतिरक्षा प्रणाली को इस तरह से विनियमित करने में मदद कर सकता है जिससे एमएस और सामान्य रूप से ऑटोइम्यून विकारों का जोखिम कम हो। अध्ययनों में यह भी पाया गया है कि धूम्रपान करने वाले लोगों में एमएस विकसित होने की संभवना ज्यादा होती है और उनकी बीमारी का कोर्स ज्यादा आक्रामक होता है। धूम्रपान न करने वालों की तुलना में उनमें मस्तिष्क के घाव और मस्तिष्क सिकुड़न भी ज्यादा होती है।
स्ट्रोक : स्ट्रोक मस्तिष्क में रक्त की आपूर्ति में गड़बड़ी के कारण मस्तिष्क के कार्य में तेजी से आई कमी है। यह रूकावट (थ्रोम्बोसिस, धमनी ऐम्बोलिज्म) या रक्तस्त्राव के कारण रक्त प्रवाह की कमी के कारण हो सकता है। नतीजतन, मस्तिष्क का प्रभावित क्षेत्र काम नहीं कर सकता है, जिसके परिणामस्वरूप शरीर के एक तरफ एक या अधिक अंगों को हिलाने में असमर्थता, बोली को समझने या वाक-शक्ति की असमर्थता या दृश्य क्षेत्र के एक तरफ देखने में असमर्थता हो सकती है।
स्ट्रोक एक चिकित्सा आपातकाल है और इससे स्थायी तंत्रिका संबंधी क्षति और मृत्यु हो सकती है। उच्च रक्तचाप स्ट्रोक का सबसे महत्वपूर्ण परिवर्तनीय जोखिम कारक है। यह दुनिया भर में मृत्यु का दूसरा प्रमुख कारण है। स्ट्रोक के अन्य जोखिम कारकों में बुढ़ापा, पिछला स्ट्रोक, मधुमेह, उच्च कोलेस्ट्रॉल, तंबाकु धूम्रपान और धमनी फिब्रिलेशन शामिल हैं।
स्ट्रोक का उपचार तब प्रभावी होता है जब स्ट्रोक शुरू होने के तुंरत बाद दिया जाए। स्ट्रोक के लक्षणों में शामिल हैं- बोलने और दूसरे क्या कह रहे हैं इसे समझने में परेशानी। चेहरे, हाथ या पैर में सुन्नपन, कमजोरी या लकवा। यह अक्सर शरीर के सिर्फ एक तरफ को प्रभावित करता है। व्यक्ति दोनों हाथों को सिर के ऊपर उठाने की कोशिश कर सकता है। अगर एक हाथ गिरने लगे, तो यह स्ट्रोक का संकेत हो सकता है। इसके अलावा, मुस्कुराने की कोशिश करते समय मुंह एक तरफ लटक सकता है। एक या दोनों आंखों से देखने मे समस्या या व्यक्ति को दोहरा दिखाई दे सकता है।
सिरदर्द – अचानक, तेज सिरदर्द स्ट्रोक का लक्षण हो सकता है। सिरदर्द के साथ उल्टी, चक्कर आना और चेतना में बदलाव हो सकता है। चलने में परेशानी। स्ट्रोक से पीड़ित व्यक्ति लड़खड़ा सकता है या संतुलन या समन्वय खो सकता है।
जेखिम कारकों में शामिल हैं- अधिक वजन या मोटापा, शारीरिक निष्क्रियता, शराब पीना, कोकीन और मेथामफेटामाइन जैसी कुछ दवाओं का उपयोग, उच्च रक्तचाप, धूम्रपान या अप्रत्यक्ष धूम्रपान, उच्च कोलेस्ट्रॉल, मधुमेह, ऑब्सट्रक्टिव स्लीप एपनिया, हृदय रोग, जिसमें हृदय विफलता, हृदय संक्रमण या अनियमित हृदय ताल, जैसे अलिंद विकम्पन, स्ट्रोक, दिल का दौरा, COVID -19 संक्रमण का व्यक्तिगत या परिवारिक इतिहास, आयु-55 वर्ष या उससे अधिक उम्र के लोगों में स्ट्रोक का खतरा अधिक होता है, पुरूषों को महिलाओं की तुलना में स्ट्रोक का खतरा अधिक होता है, हार्मोन-गर्भनिरोधक गोलियां या हार्मोन थेरेपी लेना जिसमें एस्ट्रोजन शामिल है, जोखिम बढ़ा सकता है।
स्ट्रोक कभी-कभी अस्थायी या स्थायी विकलांगता का कारण बन सकता है। जटिलताएं इस बात पर निर्भर करती हैं कि मस्ष्तिक में रक्त प्रवाह कितने समय तक नहीं होता है और कौन सा हिस्सा प्रभावित होता है। जटिलताओं में शामिल हो सकते हैं-शरीर के एक तरफ का लकवा। या कुछ मांसपेशियों पर नियंत्रण खोना, जैसे कि चेहरे के एक तरफ या एक हाथ, बात करने या निगलने में परेशानी, भाषा के साथ परेशानी, जिसमें बोलना पढ़ना या लिखना शामिल है, याददाश्त खोना या सोचने, तर्क करने, निर्णय लेने और अवधारणाओं को समझने में परेशानी, भावनाओं पर नियंत्रण में कठिनाई, अवसाद, प्रभावित हाथ, पैर या चेहरे में दर्द, झुनझुनी सनसनी, व्यवहार और आत्म – देखभाल में बदलाव।
पक्षाघात : पक्षाघात को शरीर के एक हिस्से में मांसपेशियों के काम करने की क्षमता का खत्म हो जाना कहा जा सकता है। यह तब होता है जब मस्तिष्क और मांसपेशियां के बीच संदेशों के गुजरने के तरीके में कुछ गड़बड़ हो जाती है। पक्षाघात पूर्ण या आंशिक हो सकता है। यह हमारे शरीर के एक या दोनों तरफ हो सकता है। यह सिर्फ एक क्षेत्र में भी हो सकता है, या यह व्यापक हो सकता है। हमारे शरीर के निचले आधे हिस्से का पक्षाघात, जिसमें दोनों पैर शामिल है, पैराप्लेजिया कहलाता है। हाथ और पैर का पक्षाघात क्वाड्रिप्लेजिया है। शरीर के दोनों तरफ के एक ही हिस्से का पक्षाघात डिप्लेजिया है। शरीर के एक तरफ का पक्षाघात (एक ही तरफ का एक हाथ और एक पैर) हेमिप्लेजिया है। एक अंग (हाथ या पैर) का पक्षाघात मोनोप्लेजिया है।
मांसपेशियों की कार्यक्षमता में कमी निम्नलिखित कारणों से हो सकती है:
- मांसपेशियों का एक रोग (मायोपैथी) जिसमें शराब से संबंधित मायोपैथी, जन्मजात दवा-प्रेरित मायोपैथी (स्टेटिन, स्टेरॉयड), मांसपेशीय दुर्विकास आदि शामिल हो सकते हैं।
- तंत्रिका तंत्र का रोगः तंत्रिका क्षति (न्यूरोपैथी), रीढ़ की हड्डी या तंत्रिका की चोट, या मस्तिष्क क्षति (स्ट्रोक या मस्तिष्क पक्षाघात जैसी स्थितियों सहित अन्य मस्तिष्क की चोट) लकवाग्रस्त शेलफिश विषाक्तता आदि।
- स्वप्रतिरक्षी रोग, जिसमें मल्टीपल स्क्लेरोसिस (एमएस) भी शामिल है।
- बेल्स पाल्सी जो चेहरे की मांसपेशियों को प्रभावित करती है।
- बोटुलिज़्म
- पोलियो
बेल्स पाल्सी : चेहरे के पक्षाघात का सबसे आम कारण है। यह आमतौर पर चेहरे के सिर्फ एक हिस्से को प्रभावित करता है। लक्षण अचानक दिखाई देते हैं और शुरू होने के लगभग 48 घंटे बाद सबसे ज्यादा गंभीर होते हैं। वे हल्के से लेकर गंभीर तक हो सकते हैं और इससे मरोड़, कमजोरी, लकवा, पलक या मुंह के कोने का झुकना, लार टपकना, सूखी आंख या मुंह, आंख से अत्यधिक आंसू आना, स्वाद की क्षमता में कमी शामिल हो सकती है।
सबसे आम कारण वायरल संक्रमण है जो चेहरे की तंत्रिका की सूजन का कारण बनता है। गर्भवती महिलाओं, मधुमेह या सर्दी या फ्लू से बीमार लोगों को यह संक्रमण होने का अधिक खतरा होता है।
पक्षाघात के लिए नैदानिक परीक्षण :
- एक्स-रे से टूटी हुई हड्डिया दिखाई देती हैं जो तंत्रिका क्षति का कारण बन सकती हैं।
- इमेजिंग परीक्षण, जैसे कि सीटी स्केन या एमआरआई, स्ट्रोक या मस्तिष्क की चोट या रीढ़ की हड्डी की चोट के लक्षणों की जांच करते हैं। पूरे शरीर की इमेजिंग स्कैन हड्डियों, मांसपेशियों और ऊतकों को दिखाती है।
- माइलोग्राम से रीढ़ की हड्डी और तंत्रिका की चोटो की जांच की जाती है।
- इलेक्ट्रोमायोग्राम (ईएमजी) तंत्रिकाओं और मांसपेशियों की विद्युत गतिविधि का परीक्षण करता है।
- स्पाइनल टैप (लम्बर पंक्चर) में रीढ़ की हड्डी के तरल पदार्थ में संक्रमण, सूजन और मल्टीपल स्क्लेरोसिस (एमएस) जैसे विकारों की जांच की जाती है।
सेरेब्रल पाल्सी : सेरेब्रल पाल्सी चाल और मुद्रा को प्रभावित करती है। यह विकासशील मस्तिष्क को होने वाली क्षति को कारण होता है, जो अक्सर जन्म से पहले होता है। लक्षण बचपन में ही दिखाई देते हैं और बहुत हल्के से लेकर गंभीर तक हो सकते हैं। सेरेब्रल पाल्सी वाले बच्चों में अतिरंजित रिफ्लेक्स हो सकते हैं। हाथ, पैर और धड़ ढीले दिखाई दे सकते हैं या उनमें अकड़न वाली मांसपेशियां हो सकती हैं, जिन्हे स्पास्टिसिटी, अनियमित मुद्रा, नियंत्रित न की जा सकने वाली हरकते, अस्थिर चाल, निगलने में कठिनाई, आंख की मांसपेशियों में असंतुलन या इनमें से कुछ का संयोजन कहा जाता है। सेरेब्रल पाल्सी का कारण और कार्य पर इसका प्रभाव व्यक्ति से व्यक्ति में भिन्न होता है। सेरेब्रल पाल्सी वाले कुछ लोग चल सकते हें जबकि अन्य को सहायता की आवश्यकता होती है। कुछ लोगों में बौद्धिक अक्षमता होती है, लेकिन अन्य में नहीं। सेरेब्रल पाल्सी वाले कुछ लोगों को मिर्गी, अंधापन या बहरापन भी हो सकता है। सेरेब्रल पाल्सी निम्न में से किसी भी प्रकार की हो सकती हैः
- स्पास्टिक सेरेब्रल पाल्सी -सबसे आम प्रकार जो मांसपेशियों में अकड़न और अतिरंजित सजगता का कारण बनता है।
- डिस्किनेटिक सेरेब्रल पाल्सी – स्वैच्छिक मांसपेशियों को नियंत्रित करने पर प्रभाव।
- अटैक्सिक सेरेब्रल पाल्सी – जिसके कारण संतुलन और समन्वय में परेशानी
सेरेब्रल पाल्सी अनियमित मस्तिष्क विकास या विकासशील मस्तिष्क को नुकसान के कारण होता है। यह आमतौर पर बच्चे के जन्म से पहले होता है, लेकिन यह जन्म के समय या बचपन में भी हो सकता है। कई कारक मस्तिष्क के विकास में बदलाव ला सकते हैं। इनमें से कुछ हैं-जीन परिवर्तन, मातृ संक्रमण-जो अजन्मे बच्चे को प्रभावित करते हैं, स्ट्रोक-जो विकासशील मस्तिष्क को रक्त की आपूर्ति मे बाधा डालता है, गर्भ में या नवजात शिशु के रूप में मस्तिष्क में रक्तस्त्राव, शिशु संक्रमण-जो मस्तिष्क में या उसके आसपास सूजन का कारण बनता है, सिर में दर्दनाक चोट, किसी भी कारण से मस्तिष्क को ऑक्सीजन की आपूर्ति में कमी।
मेनिनजाइटिस : मेनिनजाइटिस मस्तिष्क और रीढ़ की हड्डी के चारों ओर स्थित पतले ऊतक की सूजन है, जिसे मेनिन्जेस कहा जाता है। मेनिनजाइटिस के कई प्रकार हैं। सबसे आम वायरल मेनिनजाइटिस है, और यह तब होता है जब कोई वायरस नाक या मुंह के माध्यम से शरीर में प्रवेश करता है और मस्तिष्क तक जाता है। कुछ बैक्टीरिया, कवक और परजीवी भी मेनिनजाइटिस का कारण बन सकते हैं। अधिकांश संक्रमण एक व्यक्ति से दूसरे व्यक्ति में फैल सकते हैं। चोट, कैंसर और दवाओं के कारण कुछ मामले होते हैं। बैक्टीरियल मेनिनजाइटिस मेनिनजाइटिस का सबसे आम खतरनाक प्रकार है और 24 घंटो के भीतर घातक हो सकता हैं। मेनिनजाइटिस किसी भी उम्र के लोगों को प्रभावित कर सकता है।
तीव्र जीवाणुजनित मेनिजाइटिस के चार मुख्य कारण हैंः
- नाइसेरिया मेनिंगिटिडिस (मेनिंगोकोकस)
- स्ट्रेप्टोकोकस निमोनिया (न्यूमोकोकस)
- हेमोफिलस इन्फ्लुएंजा
- स्ट्रेप्टोकोकस एगलैक्टिया (समूह बी स्ट्रेप्टोकोकस)
ये बैक्टीरिया दुनिया भर में मैनिंजाइटिस से होने वाली आधी से ज्यादा मौतों के लिए जिम्मेदार हैं और ये सेप्सिस और निमोनिया जैसी अन्य गंभीर बीमारियों का कारण बनते हैं। अन्य बैक्टीरिया जैसे माइकोबैक्टीरियम टयूबरकुलोसिस, साल्मोनेला, लिस्टेरिया, स्ट्रेप्टोकोकस और स्टैफिलोकोकस, एंटरोवायरस और मम्प्स जैसे वायरस, फफूंद, खास तौर पर क्रिप्टोकोकस और अमीबा जैसे परजीवी भी मैनिंजाइटिस के महत्वपूर्ण कारण है।
मैनिंजाइटिस किसी को भी हो सकता है, लेकिन उन लोगों में अधिक आम है जिनके शरीर को संक्रमण से लड़ने में परेशानी होती है। मैनिंजाइटिस तेजी से बढ़ सकता है। लक्षणों में अचानक बुखार, तेज सिरदर्द, गर्दन में अकड़न आदि शामिल हैं। समय रहते उपचार से गंभीर समस्याओं को रोकने मे मदद मिल सकती है, जिसमें मृत्यु भी शामिल है।
मैनिजाइटिस के लिए डायग्नोस्टिक टेस्ट में शामिल हो सकते हैं-ब्लड कल्चर-माइक्रोस्कोप के नीचे देखने के लिए कि क्या बैक्टीरिया मौजूद हैं, इमेंजिंग – सिर की कम्प्यूटरीकृत टोमोग्राफी (सीटी) या एमआरआई सूजन या सूजन दिखा सकती है। छाती या साइनस के एक्स-रे या सीटी स्कैन एक संक्रमण दिखा सकते हैं जो मैनिंजाइटिस से जुड़ा हो सकता है, स्पाइनल टैप – एक निश्चित परीक्षण जो मस्तिष्कमेरू द्रव को इक्ट्ठा करके और बढ़ी हुई सफेद रक्त कोशिका गिनती और बढ़े हुए प्रोटीन के साथ कम शर्करा के स्तर को देखने के लिए इसका परीक्षण करके किया जाता है। द्रव का विश्लेषण यह भी पता लगाने में मदद कर सकता है कि किस बैक्टीरिया से मैनिंजाइटिस का कारण बना। यदि वायरल मैनिंजाइटिस का संदेह है, तो एक डीएनए-आधारित परीक्षण जिसे पॉलीमरेज चेन रिएक्शन एम्पलीफिकेशन के रूप में जाना जाता है भी किया जाता है।
माइग्रेन : माइग्रेन मध्यम से लेकर गंभीर सिरदर्द के बार-बार होने वाले हमले हैं। दर्द धड़कने या स्पंदन जैसा होता है। अक्सर सिर के एक तरफ होता है। माइग्रेन के दौरान, लोग प्रकाश और ध्वनि के प्रति बहुत संवेदनशील होते हैं। उन्हें मतली और उल्टी भी हो सकती है। महिलाओं में माइग्रेन पुरूषों की तुलना में तीन गुना अधिक आम है। कुछ लोग यह बता सकते हैं कि उन्हें माइग्रेन होने वाला है क्योंकि उन्हें चमकती रोशनी या टेढ़ी-मेढ़ी रेखाएं दिखाई देती हैं या वे अस्थायी रूप से अपनी दृष्टि खो देते हैं। कई चीजें माइग्रेन को ट्रिगर कर सकती हैं। इसमें चिता, तनाव, उचित पोषण वाले भोजन या नींद की कमी, प्रकाश के संपर्क में आना, हार्मोनल परिर्वतन (महिलाओं में) शामिल हैं।
इस रोग का वर्णन कुछ त्वरित रोगों में किया गया है।
पार्किंसंस रोग (पीडी) एक प्रकार का मूवमेंट डिसऑर्डर है। यह तब होता है जब मस्तिष्क में तंत्रिका कोशिकाएं डोपामाइन नामक मस्तिष्क रसासन का पर्याप्त उत्पादन नहीं करती हैं। कभी-कभी यह आनुवंशिक होता है, लेकिन अधिकांश मामलों में पर्यावरण में रसायनों के संपर्क में आने के कारण हो सकता है। लक्षण धीरे-धीरे शुरू होते हैं, अक्सर शरीर के एक तरफ । बाद में वे दोनों तरफ प्रभावित होते हैं। लक्षणों में हाथ, बांह, पैर, जबड़े और चेहरे का काँपना, बाँह, पैर और धड़ में अकड़न, हरकत में धीमापन, संतुलन और समन्वय में कमी शामिल है। जैसे-जैसे लक्षण बदतर होते जाते हैं, रोगी को चलने, बात करने या सरल कार्य करने में परेशानी हो सकती है। उन्हें अवसाद, नींद की समस्या या चबाने, निगलने या बोलने में परेशानी जैसी अतिरिक्त समस्याएं हो सकती हैं।
पीडी के लिए कोई प्रयोगशाला परीक्षण नहीं हैं, इसलिए इसका निदान करना मुश्किल हो सकता है। डॉक्टर इसका निदान करने के लिए चिकित्सा इतिहास और न्यूरोलॉजिकल जांच का उपयोग करते हैं। पीडी आमतौर पर 60 वर्ष की आयु के आसपास शुरू होता है, लेकिन यह पहले भी शुरू हो सकता है। यह महिलाओं की तुलना में पुरूषों में अधिक आम है।
इसका वर्णन वृद्धावस्था के रोगों में किया गया है।
पिट्यूटरी विकार : पिट्यूटरी ग्रंथि से संबधित हैं, जो मस्तिष्क के आधार पर मटर के आकार की अतःस्त्रावी ग्रंथि है। पिट्यूटरी ‘‘मास्टर कंट्रोल ग्रंथि ’’ है जो अन्य अतःस्त्रावी ग्रंथियों के कार्यों को नियंत्रित करती है। यह हार्मोन बनाता है जो शरीर में अन्य ग्रंथियों के विकास और कार्यों को प्रभावित करता है। पिट्यूटरी विकारों के साथ, किसी व्यक्ति में हार्मोन में से एक बहुत अधिक या बहुत कम हो सकता है। चोट लगने से पिट्यूटरी विकार हो सकते हैं, लेकिन सबसे आम कारण पिट्यूटरी ट्यूमर है।
पिट्यूटरी ट्यूमर : धीरे-धीरे बढ़ते हैं, फैलते नहीं हैं और आमतौर पर कैंसर नहीं होते हैं। पिट्यूटरी ट्यूमर का सबसे आम प्रकार हार्मान का उत्पादन करता है और शरीर में बाकी हार्मोन के संतुलन को बाधित करता है। इससे कुशिंग सिंड्रोम और हाइपरथायरायडिज्म जैसे अतःस्त्रावी रोग हो सकते हैं। पिट्यूटरी ट्यूमर के लक्षणों में सिरदर्द, दृष्टि संबंधी समस्याएं, मतली और उल्टी शामिल हैं।
नींद संबंधी विकार : एक ऐसी स्थिति है जिसमें नींद आना मुश्किल होता है या रात भर नींद में रहना मुश्किल होता है। रात में पर्याप्त नींद लेने के बाद भी दिन में थका हुआ महसूस करना या बहुत नींद आना आदि नींद संबंधी विकार हो सकते हैं। इस तरह के विकारों के सबसे आम प्रकार है :
- अनिद्रा : नींद आने या सोते रहने में कठिनाई-नींद आने, सोते रहने या अच्छी गुणवत्ता वाली नींद लेने में परेशानी होना। ऐसा तब भी होता है जब आपके पास अच्छी नींद लेने के लिए समय और सही वातावरण हो।
- स्लीप एप्निया : नींद के दौरान सांस लेने में रूकावट- को श्वसन तंत्र के रोगों में वर्णित किया गया है।
- रेस्टलेस लेग्स सिंड्रोम – पैरों में झुनझुनी या चुभन की अनुभूति जिसके कारण पैरों को हिलाने की तीव्र इच्छा होती है। यह आमतौर पर शाम या रात में बैठने, लेटने या सोने के समय होता है। हिलने-डुलने से कुछ समय के लिए असुविधा कम हो जाती है। इससे नींद में खलल पड़ता है और कई घंटो तक पैरों में दर्द हो सकता है। यह दैनिक गतिविधियों में बाधा डालता है। आरएलएस को विलिस-एकबॉम रोग के रूप में भी जाना जाता है।
- नार्कोलेप्सी-दिन के समय ‘‘नींद के दौरे-यह एक क्रोनिक न्यूरोलॉजिकल विकार है जो मस्तिष्क की नींद जागने के चक्रों को नियंत्रित करने की क्षमता को प्रभावित करता है। नार्कोलेप्सी से पीड़ित लोग जागने के बाद आराम महसूस कर सकते हैं, लेकिन फिर पूरे दिन बहुत नींद महसूस करते हैं।
- पैरासोमनिया : बुरे सपने, रात्रि भय, नींद में चलना, नींद में बात करना, सिर पीटना, बिस्तर गीला करना और दांत पीसना नींद से जुड़ी ऐसी समस्याएं हैं जिनहें पैरासोमानिया कहा जाता है।
रीढ़ की हड्डी के रोग : रीढ़ की हड्डी के रोग रीढ़ की हड्डी के नुकसान और गिरावट से संबंधित हैं, जो एक ट्यूब जैसी संरचना है जिसमें तंत्रिकाओं का एक बंडल होता है जो मस्तिष्क के आधार से पीठ के नीचे तक चलता है। यह शरीर और मस्तिष्क के बीच संकेतें को आगे-पीछे ले जाता है। यह रीढ़ की हड्डी बनाने वाली कशेरूकाओं द्वारा अच्छी तरह से सुरक्षित रहता है। रीढ़ की हड्डी को चार क्षेत्रों में विभाजित किया गया है-ग्रीवा (गर्दन), काठ (ऊपरी पीठ क्षेत्र), वक्षीय (पीठ के निचले हिस्से), और त्रिकास्थि (श्रोणि)। रीढ़ की हड्डी की नसें कशेरूकाओं में रिक्त स्थान के माध्यम से शरीर के विशिष्ट क्षेत्रों से जुड़ती हैं। रीढ़ की हड्डी की नसों में दो तंत्रिका जड़ें हेती हैः
- मोटर रूट : रीढ़ की हड्डी से मांसपेशियों तक संकेत पहुंचाता है जो गति को उत्तेजित करता है।
- संवेदी जड़ : संवेदी जानकारी को वहन करती है जो स्पर्श, दर्द, गर्म और ठंडा आदि जैसी संवेदनाओं को शरीर से रीढ़ की हड्डी तक पहुंचाती हैं।
- रीढ़ की हड्डी के विकारों के लक्षण अलग-अलग हो सकते हैं, लेकिन इनमें दर्द, सुन्नता, संवदेना का खत्म होना, अंगों की कमजोरी या लकवा, रिफ्लेक्स में बदलाव, मूत्र या आंत्र नियंत्रण का खत्म होना, अनियंत्रित मांसपेशियों में कमजोरी शामिल हो सकते हैं। ये लक्षण रीढ़ की हड्डी के आसपास और हाथ और पैर जैसे अन्य क्षेत्रों में भी हो सकते हैं। ये विकार और स्थितियां ऐसी बीमारी हैं जो रीढ़ की हड्डी को नुकसान पहुंचाती हैं और खराब करती हैं। इन स्थितियों में शामिल हो सकते हैं-ट्यूमर, स्पाइनल स्टेनोसिस, हर्नियेटेड डिक्क, फोड़ा, हेमेटोमा, वर्टेब्रल फ्रैक्चर और डिजनरेटिव डिस्क रोग।
रीढ़ की हड्डी के विकार के कारण : रीढ़ की हड्डी के विकार रीढ़ की हड्डी के बाहर या अंदर से उत्पन्न हो सकते हैं। रीढ़ की हड्डी के बाहर से होने वाला नुकसान रीढ़ की हड्डी के दबाव या चोट के कारण होता है। रीढ़ की हड्डी, हड्डी के फ्रैक्चर, रीढ़ की हड्डी के अधःपतन या असामान्यताओं, जैसे कि हेमेटोमा, ट्यूमर या हर्नियेटेड डिस्क के कारण दब सकती है। रीढ़ की हड्डी के अंदर होने वाला नुकसान कई विकारों के कारण हो सकता है, जैसे-द्रव से भरी गुहाएं। रक्त की आपूर्ति में रूकावट, विटामिन की कमी, ऑटोइम्यून रोग, मल्टीपल स्केलेरोसिस, सिफलिस आदि।
स्पाइनल कॉर्ड डिसऑर्डर के निदान परीक्षणों में शामिल हो सकते हैं- फ्रैक्चर या ट्यूमर की जांच के लिए एक्स-रे, स्पाइन एमआरआई या सीटी स्कैन-स्पाइनल कैनाल पर दबाव के क्षेत्रों को जानने के लिए, माइलोग्राफी-स्पाइनल कॉर्ड की असामान्ताओं के स्थान और उपस्थिति को निर्धारित करने के लिए, इलेक्ट्रोमायोग्राम जो शामिल तंत्रिका जड़ को सटीक रूप से निर्धारित करने के लिए होता है, हालांकि, हमारी चिकित्सा के साथ ऐसी समस्याओं का इलाज करने के लिए सटीक तंत्रिका जड़ को जानना आवश्यक नहीं है।
रीढ़ की हड्डी की समस्याएं कशेरूकाओं या रीढ़ के अन्य भागों में आकस्मिक चोट, ट्यूमर, मेनिन्जाइटिस और पोलियों जैसे संक्रमण, सूजन संबंधी रोगों, स्वप्रतिरक्षी रोगों, एमियोट्रोफिक लेटरल स्केलेरोसिस और स्पाइनल मस्कुलर एट्रोफी जैसे अपक्षयी रोगों के कारण हो सकती है।
कंपन : कंपन को शरीर के एक या एक से अधिक भागों में कंपन या हिलने की हरकत के रूप में वर्णित किया जा सकता है। ज्यादातर कंपन हाथों में होते हैं। यह हाथ, सिर, चेहरे, स्वरयंत्र, धड़ और पैर में भी हो सकता है। कंपन का कारण मस्तिष्क के उन हिस्सों में समस्या है जो शरीर में मांसपेशियों को नियंत्रित करते हैं या शरीर के विशिष्ट भागों जैसे कि हाथों में। कंपन लगतार हो सकता है या कभी-कभी ही हो सकता है। कंपन अपने आप या किसी अन्य विकार के परिणामस्वरूप हो सकता है। सामान्य लक्षणों में शामिल हो सकते हैं- हाथ, सिर, पैर या धड़ का लयबद्ध कंपन, आवाज का कांपना, लिखने में कठिनाई, बर्तन, औजार या अन्य वस्तुओं को पकड़ने और नियंत्रित करने में समस्या।
कुछ कंपन तनाव या तेज भावना, शारीरिक रूप से थका हुआ होना, या किसी विशेष मुद्रा में रहने या विशिष्ट गतिविधियां करने के कारण उत्पन्न हो सकते हैं।
कंपन के प्रकार : कंपन या तो आराम के समय होने वाला कंपन हो सकता है जो तब होता है जब लोग आराम कर रहे होते हैं (पार्किंसंस रोग से पीड़ित लोग अक्सर आराम के समय कंपन का अनुभव करते हैं)। या एक्शन कंपन प्रकार जो तब होता है जब कोई मांसपेशी स्वेच्छा से हिलती है। एक्शन कंपन के कई उप-वर्गीकरण हैं, जिनमें से कई ओवरलैप होते हैं।
- आसन-कंपन तब होता है जब गुरूत्वाकर्षण के विरूद्ध कोई स्थिति अपनाई जाती है, जैसे कि बांहों को फैलाकर रखना।
- गतिज कम्पन किसी भी स्वैच्छिक गतिविधि से जुड़ा होता है, जैसे कलाइयों को ऊपर-नीचे हिलाना या आंखें बंद करना और खोलना।
- इरादा कंपन तब शुरू होता है जब व्यक्ति किसी लक्ष्य की ओर इच्छित गति करता है, जैसे अपनी नाक को छूने के लिए उंगली उठाना।
- कार्य विशिष्ट कंपन केवल लक्ष्य-उन्मुख कार्य करते समय ही प्रकट होता है, जैसे हस्तलेखन या बोलना।
- आइसोमेट्रिक कम्पन स्वैच्छिक मांसपेशी संकुचन के दौरान होता है, जिसके साथ कोई हलचल नहीं होती है, जैसे कि जब एक ही स्थिति में भारी किताब को पकड़ा जाता है।
कंपन आमतौर पर मस्तिष्क के उन हिस्सो में समस्या के कारण होता है जो आंदोलनों को नियंत्रित करते हैं। अधिकांश प्रकारों का कोई ज्ञात आनुवंशिक कारण नहीं हैं, हालांकि कुछ ऐसे रूप है जो वंशानुगत प्रतीत होते हैं और परिवारों में चलते हैं।
कंपन अपने आप हो सकता है या पार्किंसंस रोग, मल्टीपल स्केलेरोसिस या स्ट्रोक जैसे अन्य न्यूरोलॉजिकल विकारों का लक्षण हो सकता है। कंपनी कभी-कभी अन्य चिकित्सा स्थितियों के कारण भी हो सकता है, जिनमें शामिल हैं, लेकिन इन्हीं तक सीमित नहीं हैं :
- कई दवाएं कम्पन पैदा कर सकती हैं, जिनमें अस्थमा की कुछ दवाएं, कॉटिकोस्टेरॉइड्स, कीमोथेरेपी, तथा कुछ मनोरोग और तंत्रिका संबंधी विकारों के लिए इस्तेमाल की जाने वाली दवाएं शामिल हैं।
- भारी धातुएं और अन्य न्यूरोटॉक्सिन। भारी धातुओं (जैसे पारा, मैंगनीज, सीसा, आर्सेनिक, आदि) के संम्पर्क में आना।
- कीटनाशकों जैसे कुछ रसायनों के संपर्क में आना।
- अत्यधिक कैफीन के कारण अस्थायी कंपन हो सकता है या मौजूदा कंपन और भी बदतर हो सकता है।
- थायरॉइड विकार – अतिसक्रिय थायरॉइड
- यकृत या गुर्दे की विफलता- यकृत और गुर्दे की विफलता से मस्तिष्क के कुछ क्षेत्रों में क्षति हो सकती है, जिसके परिणामस्वरूप कंपन या झटकेदार गतिविधियां हो सकती हैं।
- उच्च या निम्न रक्त शर्करा
- अभिघातजन्य मस्तिष्क की चोंट
- शराब का दुरूपयोग और वापसी
- तनाव, चिंता या थकान के कारण कंपन हो सकता है।
मस्कुलर डिस्ट्रॉफी : मस्कुलर डिस्ट्रॉफी (डक्) कई तरह की होती है। आमतौर पर ये अनुवंशिक बीमारियों का एक समूह है, जिसमें कंकाल या स्वैच्छिक मांसपेशियों की प्रगतिशील कमजोरी और अधःपतन की विशेषता होती है जो गति को नियंत्रित करती हैं। मस्कुलर डिस्ट्रॉफी के कुछ रूपों में हृदय की मांसपेशियां और कुछ अन्य अनैच्छिक मांसपेशियां भी प्रभावित होती है, और कुछ रूपों में अन्य अंग भी शामिल होते हैं। डक् के कुछ रूप शिशुओं या बच्चों में दिखाई देते हैं, जबकि अन्य रूप मध्य आयु या उससे भी बाद में दिखाई देते हैं। ये विकार मांसपेशियों की कमजोरी के वितरण और सीमा, शुरूआत की उम्र, प्रगति की दर और विरासत के पैटर्न के संदर्भ में भिन्न होते हैं।
मस्कुलर डिसट्रॉफी के लक्षण शरीर की मांसपेशियों के खराब होने के परिणामस्वरूप दिखाई देते हैं। यह गिरावट मांसपेशियों की कोशिकाओं और मांसपेशियों के ऊतकों की मृत्यु के कारण होती है। इससे मांसपेशियों की लगातार बर्बादी और मांसपेशियों की कमजोरी होती है। मस्कुलर डिस्ट्रॉफी धीरे-धीरे बढ़ती है और समय के साथ खराब होती जाती है। इसके परिणामस्वरूप विकलांगता, चलने में कठिनाई, पैर और हाथ के ब्रेस की आवश्यकता और अंततः व्हीलचेयर का उपयोग होता है।
मस्कुलर डिस्ट्रॉफी की मांसपेशियों की कमजोरी आमतौर पर पैरों में शुरू होती हैं। इससे बच्चे के लिए सामान्य रूप से चलना मुश्किल हो जाता है, और वह अपने पैरों को चौड़ा करके चल सकता है। बच्चा फर्श से उठने और खड़े होने में सहायता करने के लिए अपने हाथों और बाहों का उपयोग कर सकता है। बार-बार गिरना, लड़खड़ाना, सीमित गति और पिंडलियों में दर्द हो सकता है। 12 वर्ष की आयु तक, बच्चा अक्सर चलने में पुरी तरह से असमर्थ हो जाता है और व्हील चेयर का उपयोग करना अनिवार्य हो जाता है।
समय के साथ मांसपेशियों की कमजोरी गंभीर होती जाती है और शरीर के अन्य भागों की मांसपेशियों को भी प्रभावित करती है। इनमें गर्दन और बांह की मांसपेशियां शामिल हैं। छाती की मांसपेशियां भी प्रभावित हो सकती हैं। इसके परिणामस्वरूप छाती और रीढ़ की हड्डियों के विकास में विकृति और स्कोलियोसिस जैसी जटितलाएं हो सकती हैं। इससे सांस लेने में कठिनाई और निमोनिया जैसी गंभीर जटिलताएं हो सकती हैं। कुछ बच्चों में मानसिक दुर्बलता, हृदय संबंधी अतालता या कार्डियोमायोपैथी भी हो सकती है।
मस्कुलर डिस्ट्रॉफी के लक्षणों की प्रगति और गंभीरता व्यक्तियों को मस्कुलर डिस्ट्रॉफी के प्रकार के बीच बहुत भिन्न होती है। कुछ लोगों में वयस्क होने तक लक्षण विकसित नहीं हो सकते हैं जबकि और कई लोग गंभीर विकलांगता का अनुभव करते हैं और अंततः बीमारी से मर जाते हैं, दूसरों में हल्के लक्षण हो सकते हैं, कोई महत्वपूर्ण विकलांगता नहीं हो सकती है, और सामान्य जीवन प्रत्याशा हो सकती है।
मस्कुलर डिस्ट्रॉफी के प्रकार : मस्कुलर डिस्ट्रॉफी कई प्रकार की हो सकती है जैसे-डयूचेन टाइप-लड़कों में सबसे आम रूप। बेकर टाइप, मायोटोनिक-संकुचन के बाद मांसपेशियों को आराम देने में असमर्थता। फेसियोस्कैपुलोह्यूमरल (FSHD)-मांसपेशियों की कमजोरी आमतौर पर चेहरे, कूल्हे और कंधों में शुरू होती है। जब हाथ ऊपर उठाए जाते हैं तो कंधे की हड्डियाँ पंखों की तरह बाहर निकल सकती हैं। जन्मजात-लड़के और लड़कियों दोनों को प्रभावित करता है और जन्म के समय या 2 साल की उम्र से पहले ही स्पष्ट हो जाता है। लिम्बगर्डल-कूल्हे और कंधे की मांसपेशियाँ आमतौर पर सबसे पहले प्रभावित होती हैं जिससे पैर के अगले हिस्से को उठाना मुश्किल हो जाता है और इसलिए बार-बार ठोकर लग सकती है। इसकी शुरूआत आमतौर पर बचपन या किशोरावस्था में होती है।
मस्कुलर डिस्ट्रॉफी के निदान परीक्षण में शामिल हो सकते हैं-एंजाइम परीक्षण-क्षतिग्रस्त मांसपेशियां रक्त में क्रिएटिन किनेज (CK) जैसे एंजाइम छोड़ती हैं। आनुवंशिक परीक्षण-कुछ जीन में उत्परिवर्तन के लिए रक्त के नमूनों की जांच की जा सकती है। मांसपेशियों की बायोप्सी। ऊतक के नमूने का विश्लेषण मांसपेशियों की डिस्ट्राफी को अन्य मांसपेशियों की बीमारियों से अलग कर सकता है। हृदय-निगरानी परीक्षण (इलेक्ट्रोकार्डियोग्राफी और इकोकार्डियोग्राम)-इन परीक्षणों का उपयोग हृदय के कार्य की जांच के लिए किया जाता है। फेफड़े की निगरानी परीक्षण। इलेक्ट्रोमायोग्राफी-मांसपेशियों में विद्युत गतिविधि को मापने के लिए एक इलेक्ट्रोड सुई डाली जाती है जब मांसपेशियों को आराम दिया जाता है और जब मांसपेशियों को धीरे से कस दिया जाता है। विद्युत गतिविधि के पैटर्न में परिवर्तन एक मांसपेशी रोग की पुष्टि कर सकता है।
मायोपैथी : मायोपैथी उन बीमारियों को संदर्भित करती है जो कंकाल की मांसपेशियों (हड्डियों से जुड़ने वाली मांसपेशियां) को प्रभावित करती हैं। ये रोग मांसपेशी तंतुओं पर हमला करते है, जिससे मांसपेशियां कमजोर हो जाती हैं और परिणामस्वरूप मांसपेशी तंतु शिथिल हो जाते हैं या काम नहीं करते। यह एक या एक से अधिक कारणों से हो सकता है, जिसमें तंत्रिकाओं या अन्य जगहों जैसे मस्तिष्क आदि के विपरीत मांसपेशियों में प्राथमिक दोष हो सकता है। मांसपेशियों में ऐंठन, अकड़न और ऐंठन भी मायोपैथी से जुड़ी हो सकती है।
मायोपैथी के प्रकार : मायोपैथी को दो श्रेणियों में विभाजित किया जाता है : वंशानुगत और अर्जित।
वंशानुगत मायोपैथी : वंशानुगत मायोपैथी माता-पिता से प्राप्त असामान्य
- जन्मजात मायोपैथीज -अन्य वंशानुगत मायोपैथीज की तुलना में कुछ हद तक अनोखी हैं, क्योंकि कमजोरी आमतौर पर सभी मांसपेशियों को प्रभावित करती है (न केवल समीपस्थ शरीर के केंद्र के सबसे करीब) और अक्सर प्रगतिशील नहीं होती है।
- माइटोकॉन्ड्रियल मायोपैथी – माइटोकॉन्ड्रिया में दोष के कारण होता है, जो कोशिकाओं का ऊर्जा-उत्पादन हिस्सा होता है। माइटोकॉन्ड्रियल विकार आमतौर पर हृदय, मस्तिष्क और जठरांत्र संबंधी मार्ग जैसे अन्य अंग प्रणालियों को प्रभावित करते हैं। यह पारिवारिक इतिहास के साथ या बिना जीन उत्परिवर्तन के कारण हो सकता है।
- मेटाबोलिक मायोपैथी – यह जीन में दोषों के कारण होता है जो सामान्य मांसपेशी कार्य और गति के लिए आवश्यक एंजाइमों के लिए कोड करते हैं। उन्हें व्यायाम असहिष्णुता, कंधों और जांघों में परिश्रम संबंधी मांसपेशियों में दर्द या गैर-दर्दनाक रबडोमायोलिसिस (मांसपेशी फाइबर की स्थिति) हो सकती है। ये कमजोरी के एपिसोड के साथ भी हो सकते हैं जो सामान्य ताकत के अन्य समय के साथ आते और जाते हैं।
- मस्कुलर डिस्ट्रॉपी -संरचनात्मक सहायक प्रोटीन की असामान्य या अपर्याप्त उपस्थिति के कारण मांसपेशियों के ऊतकों के प्रगतिशील अधःपतन को संदर्भित करता है। वे अलग-अलग डिग्री तक हाथ और/या पैर को प्रभावित करते हैं, और कुछ आंखों या चेहरे की मांसपेशियों को भी प्रभावित करते हैं।
अधिग्रहित मायोपैथी – ये कुछ चिकित्सा विकारों, संक्रमणों, कुछ दवाओं के संपर्क या इलेक्ट्रोलाइट असंतुलन, अन्य संभावनाओं के कारण हो सकते हैं। इनमें शामिल हो सकते हैं : –
- ऑटोइम्यून/इन्फ्लेमेटरी मायोपैथी – ऐसे रोग जिसमें शरीर गलती से स्वयं पर आक्रमण कर देता है, जिससे मांसपेशियों के कार्य में समस्या उत्पन्न हो जाती है।
- विषाक्त मायोपैथी – मांसपेशियों की संरचना या कार्य में विष या दवा के हस्तक्षेप के कारण होता है। कुछ दवाएं जैसे चेकपॉइंट इनहिबिटर इम्यूनोथेरेपी (पेम्ब्रोलिजुमैब, निवोलुमैब), कार्टिकोस्टेरॉइड्स (प्रेडनिसोन), कोलेस्ट्राल कम करने वाली दवाएं (स्टैटिन), एमियोडेरोन, कोल्चिसिन, क्लोरोक्वीन, एचआईवी संक्रमण के उपचार में इस्तेमाल होने वाले एंटीवायरल और प्रोटीज इनहिबिटर, ओमेप्राजोल आदि इसके कारण हो सकते हैं।
- अंतःस्त्रावी मायोपैथी -थायरॉयड, पैराथायरॉयड और अधिवृक्क गं्रथियों की खराबी के कारण होती है जब इनमें निकलने वाले हार्मोन मांसपेशियों में हस्तक्षेप करते हैं।
- संक्रामक मायोपैथी -यह कुछ संक्रमणों का परिणाम हो सकता है जो मांसपेशियों के कार्य को प्रभावित करते हैं जैसे-एचआईवी जैसे वायरल संक्रमण, इन्फ्लूएंजा, एपस्टीन-बार, बैक्टीरियल प्योमायासिटिस, लाइम रोग, परजीवी संक्रमण जैसे टाइकिनोसिस, टोक्सोप्लाजमोसिज, सिस्टीसर्कोसिस, फंगल संक्रमण जैसे कैंडिडा, कोक्सीडियोमाइकोसिस आदि।
- इलेक्ट्रोलाइट असंतुलन : पोटेशियम का उच्च या निम्न स्तर और मैग्नीशियम का उच्च स्तर इसका कारण हो सकता है।
- गंभीर बीमारी मायोपैथी -यह अंगों और मांसपेशियों की बीमारी है जो श्वसन की मांसपेशियों की मदद करती है। यह तब विकसित होता है जब आप किसी अस्पलात के आईसीयू में इलाज कराते हैं और यह लंबे समय तक गतिहीनता या मांसपेशियों को आराम देने वाली दवाओं, कॉर्टिकोस्टेरॉइड्स या शामक दवाओं के कारण हो सकता है।
कई मायोपैथी में कुछ सामान्य लक्षण हैं जिनमें शामिल हैं-मांसपेशियों में कमजोरी, सबसे आम तौर पर ऊपरी भुजाओं, कंधों और जांघों में (अधिक सामान्य और अधिक गंभीर), मांसपेशियों में ऐंठन, जकड़न और ऐंठन, परिश्रम के साथ थकान, ऊर्जा की कमी। मायोपैथी के प्रकार के आधार पर अन्य लक्षण अलग-अलग हो सकते हैं, मांसपेशियों की कमजोरी या तो गैर-प्रगतिशील हो सकती है, या बहुत धीरे-धीरे प्रगतिशील हो सकती है, कुछ विकारों में, मांसपेशियों की कमजोरी ताकत की अन्य सामान्य अवधियों के साथ रूक-रूक कर होती है, बच्चों में मांसपेशियों के उपयोग की आवश्यकता वाले कौशल का धीमा विकास (जैसे चलना, कूदना, सीढ़ियां चढ़ना या चम्मच या पेंसिल पकड़ना), जो बच्चे खेल या टैग जैसे गेम के दौरान अपने साथियों के साथ नहीं रह सकते है, निगलने और भाषण को नियंत्रित करने वाली मांसपेशियों में परेशानी, जिससे घुटन और शब्दों का उच्चारण धीमा हो सकता है।
मायोपैथी का नैदानिक परीक्षण : इससे निम्नलिखित परीक्षण शामिल हो सकते हैं जिन्हें आपका स्वास्थ्य सेवा प्रदाता आदेश दे सकता है :
- रक्त परीक्षण – क्रिएटिन किनेज (CK) या एल्डोलेज जैसे कुछ मांसपेशी एंजाइमों के स्तर को जानने के लिए जो मांसपेशी फाइबर के टूटने के परिणामस्वरूप कुछ मायोपैथी में बढ़ सकते हैं, इलेक्ट्रोलाइट स्तर जैसे सोडियम, मैग्नीशियम पोटेशियम, कैल्शियम और फास्फोरस, ऑटोइम्यून रोग परीक्षण जैसे एंटीन्यूक्लियर एंडीबॉडी (ANA), रूमेटीड फैक्टर, अवसादन दर और सी-रिएक्टिव प्रोटीन, हार्मोन परीक्षण जैसे थायराइड हार्मोन। इलेक्ट्रोमायोग्राफी (EMG और तंत्रिका चालन अध्ययन) जिसमें तंत्रिकाओं के विद्युत चालन का परीक्षण और मांसपेशियों की सूई से जांच करके मांसपेशियों की क्षति के प्रकार और डिग्री का आकलन करना, मांसपेशियों का डत्प्, आनुवंशिक परीक्षण और मांसपेशियों की बायोप्सी शामिल है।
पोलियोमाइलाइटिस : पोलियोमाइलाइटिस जिसे आमतौर पर पोलियो के नाम से जाना जाता है, 5 वर्ष से कम उम्र के शिशुओं में होने वाला एक अत्यधिक संक्रमण वायरल रोग है। यह एक वायरल संक्रमण के कारण होता है और इसके कारण रीढ़ की हड्डी के ग्रे मैटर में सूजन आ जाती है। वायरस मुख्य रूप से मल-मौखिक मार्ग से या कभी-कभी दूषित पानी या भोजन के माध्यम से एक व्यक्ति से दूसरे व्यक्ति में फैलता है और आंत में गुणा करता है, जहां ये रक्त प्रवाह में प्रवेश करता है और केंद्रीय तंत्रिका तंत्र में प्रवेश करता है, मोटर न्यूरॉन्स को संक्रमित और नष्ट करता है जिसके परिणामस्वरूप मांसपेशियों में कमजोरी और शिथिल पक्षाघात होता है। एक गंभीर संक्रमण मस्तिष्क स्टेम और यहां तक कि उच्च संरचनाओं में फैल सकता है, जिसके परिणामस्वरूप पोलियों एन्सेफेलाइटिस होता है। पोलियों निम्न में से किसी भी प्रकार का हो सकता हैः
- गर्भपात पोलियोमाइलाइटिस : फ्लू जैसे और आतों के लक्षण पैदा करता है। यह कुछ ही दिनों तक रहता है। गर्भपात पोलियोंमाइलाइटिस के लक्षणों में शामिल हैं। थकान, बुखार, सिरदर्द, उल्टी, दस्त या कब्ज, गले में खराश आदि।
- गैर पक्षाघाती पोलियोमाइलाइटिस : गैर-पक्षाघाती पोलियोमाइलाइटिस गर्भपात पोलियोमाइलाइटिस के समान लक्षणों के साथ शुरू होता है। यह गर्भपात पोलियोमाइलाइटिस की तुलना में अधिक लक्षण पैदा करता है और कुछ दिनों के भीतर अतिरिक्त लक्षण दिखाई देते है, इनमें शामिल हो सकते हैः गर्दन में अकड़न। हाथ और पैरों में दर्द या सुई चुभने जैसा एहसास। गंभीर सिरदर्द, प्रकाश के प्रति संवेदनशीलता (फोटोफोबिया)
- पैरालिटिक पोलियोमाइलाइटिस : तब होता है जब पोलियोवायरस मस्तिष्क और रीढ़ की हड्डी पर हमला करता है। यह सांस लेने, बोलने, निगलने और अंगों को हिलाने के लिए आवश्यक मांसपेशियों को लकवाग्रस्त कर सकता है। आपके शरीर के कौनसे हिस्से प्रभावित हैं, इसके आधार पर इसे स्पाइनल पोलियो या बल्बर पोलियो कहा जाता है। स्पाइनल और बल्बर पोलियों एक साथ हो सकते हैं (बल्बोस्पाइन पोलियो)। पोलियो से पीड़ित 1 प्रतिशत से भी कम लोगों को पैरालिटिक पोलियोमाइलाइटिस होता है। इसके परिणामस्वरूप एसेष्टिक मैनिनजाइटिस हो सकता है, मस्तिष्क के आसपास के क्षेत्र में सूजन हो जाती है। अतिरिक्त लक्षण जैसे स्पर्श के प्रति संवेदनशीलता, मांसपेशियों में ऐंठन, लकवा, कुछ दिनों या हफ्तों बाद विकसित हो सकते हैं। स्पाइनल पोलियोमाइलाटिस के परिणामस्वरूप हाथ या पैर या दोनों में स्थिरता आती है।
- पोलियोएन्सेफलाइटिस पोलियों का एक दुलर्भ प्रकार है जिसके परिणामस्वरूप मस्तिष्क में सूजन आ जाती है। पोलियोएन्सेफेलाइटिस के लक्षण अपने आप में या फ्लू जैसे लक्षणों के साथ हो सकते हैं। अन्य लक्षणों में शामिल हैं- अत्यधिक, चिंता, ध्यान केंद्रित करने में परेशानी, और दौरे।
पोस्ट-पोलियो सिंड्रोम : यह नए संकेतों या लक्षणों का दिखना या समस्याओं का बढ़ना है। यह आमतौर पर पोलियो होने के दशकों बाद होता है। सामान्य संकेतों और लक्षणों में शामिल हो सकते हैं-प्रगतिशील मांसपेशी या जोड़ों की कमजोरी और दर्द, थकान, मांसपेशियों का क्षय, सांस लेने या निगलने में समस्या, नींद से संबंधित श्वास संबंधी विकार, जैसे स्लीप एपनिया, ठंडे तापमान के प्रति कम सहनशीलता।
पोलियो का निदान करने के लिए, थूक (लार), मल, रक्त और मस्तिष्कमेरू द्रव जैसे शरीर के तरल पदार्थों का परीक्षण किया जाना आवश्यक है। इसके अलावा, अन्य सामान्य स्थितियों को खारिज करने के लिए कुछ अन्य परीक्षण भी आवश्यक हो सकते हैं।
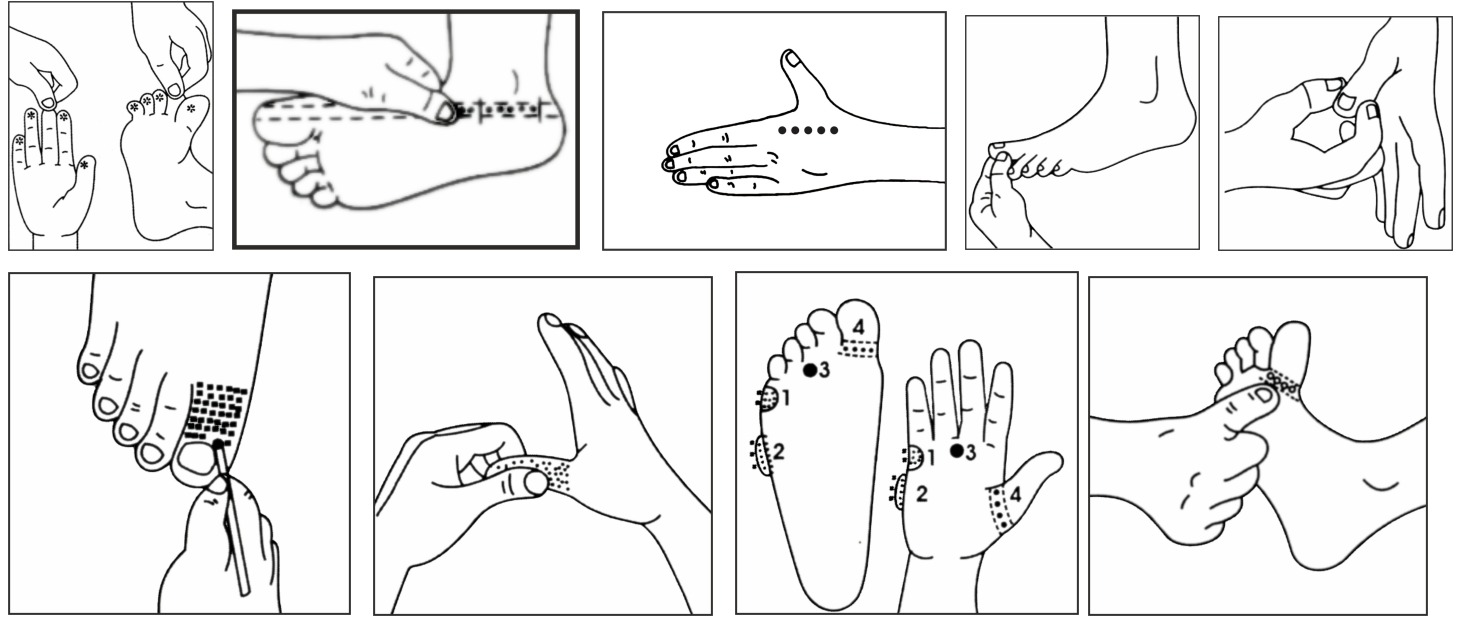
उपचार : मस्तिष्क और रीढ़ की हड्डी के सभी रोग बहुत जटिल प्रकृति के होते हैं और रोगी को सलाह दी जाती है कि वह यथाशीघ्र विशिष्ट परामर्श के लिए संपर्क करें। हालांकि, पक्षाघात त्वरित हमले के मामले में, कुछ एक्यूप्रेशर बिंदु नीचे दिये गए हैं जिनका परामर्श लंबित रहने पर भी तुरंत पालन किया जाना चाहिए। इसके अलावा, प्राथमिक उपचार के उपाय के रूप में होम्योपैथिक दवा कॉस्टिकम 30 और काली फॉस 3 एक्स को दो घंटे के अंतराल पर तुंरत शुरू किया जाना चाहिए, दोनों के बीच 15 मिनट का अंतर रखना चाहिए। उचित होम्योपैथिक चिकित्सा परामर्श जल्द से जल्द मांगा जाना चाहिए।
इसके अलावा, इन सभी बीमारियों में धूम्रपान, तंबाकू और शराब का सेवन छोड़ दें। साथ ही मधुमेह, उच्च रक्तचाप और कोलेस्ट्रॉल को भी नियंत्रण में रखें।
ACUPRESSURE FOR PARALYSIS :